ما هو مرض هشاشة العظام؟
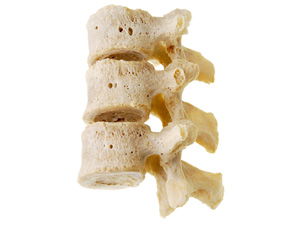
ان هشاشة العظام هو مرض يصيب العظام في سن متقدمة. الاسم مشتق من الكلمة اليونانية "osteo"للعظم و "poros" للمسام ، المعنى المترجم من الفتحة "العظام المسامية". نعلم جميعًا أن أجسامنا متماسكة بالعظام أو الهيكل العظمي ، بينما تكون العضلات هي المسؤولة عن الحركة. لذلك تشتغل العظام والعضلات معا. و بداية من سن 35 يبدأ مستوى الكالسيوم بالانخفاض في العظام باستمرار. و بذلك تبدأ العظام بالتخلص من بعض الانسجة اكثر من انتاجها لانسجة جديدة. و تنقص بذلك مستوى سمك العظام – حيث يحدث فقدان لاجزاء من العظام. وبذلك يصبح الهيكل العظمي الآن أكثر عرضة للشرخ (الكسور). ان كسور الاجسام الفقرية هي الاكثر شيوعا ( بسبب التكلس و الضغط)، ثم تليها نسبيا كسر الفخذ. تحدث كسور بالفقرات بسبب الهشاشة في العظام و كذلك تحت اسباب اخرى
مدى شيوعه: ترقق العظام هو أكثر الأمراض شيوعًا في الشيخوخة
يعتبر ترقق العظام هو احد الأمراض الأكثر شيوعاً في الشيخوخة. و النساء هن أكثرعرضة له من الرجال. فبسبب التغيير الهرموني في سن اليأس يحصل تسريع بوتيرة تخلص العظام من الانسجة. فحسب التقديرات تصاب 30في المائة من النساء و 20في المائة من الرجال بهشاشة العظام. ان نسبة اصابة النساء بكسور هشاشة العظام هي أكثر من نسبة اصابتهن بسرطان الثدي والسكتة الدماغية والنوبات القلبية معًا. و حسب الاحصائيات فان نصف النساء بعد سن الخمسين تعانين من كسر عظمي بسبب هشاشة العظام.
بين سن 50 و 60 سنة تعاني كل سادس إلى سابع امرأة (اي بنسبة أكثر من 15بالمائة) من هشاشة العظام. اما النساء الاتي فوق سن 70 سنة ، فإنه يقع اصابة نسبة 45 في المئة منهن. اما الرجال فيستغرق اصابتهم بهذا المرض وقتًا أكثر - في المتوسط ، يحدث هشاشة العظام لديهم بعد عشر سنوات. وفقًا لتقديرات منظمة الصحة العالمية ، سيتضاعف عدد الأشخاص المصابين بمرض العظام المزمن هذا في جميع أنحاء العالم خلال 20 سنة القادمة.
الأسباب - خطورة نقص هرمون الاستروجين خاصة بعد سن اليأس
إذا كنت تعتقد بانك مصاب بهشاشة العظام فعليك ان تتامل جسرا ما. فلا تعتمد البنية وقدرة التحمل للجسر على عدد قليل من من الاعمدة و الاجزاء السميكة. فادق تفاصيل البناء هي مهمة - وهذا يعني أن الترابط وجودة مواد البناء وقبل كل شيء الصيانة الدورية له هما أمران ضروريان. و بالنسبة للعظم لا يختلف الامر عن ذلك ، بل هو نفس الشيء!
هناك العديد من الأسباب والتأثيرات وعوامل الخطر التي تدعم تقليص العظام وبالتالي تسرع في تقدم مرض هشاشة العظام. هناك أيضا عوامل وراثية. تصبح العظام مسامية مما يجعلها أقل ثباتا. إذا لم يعد النسيج العظمي في الجسم مستقرًا ، فقد تؤدي الوضعيات اليومية غير المؤذية إلى كسر في العمود الفقري - خاصةً الفقرات و خاصة الفقرات الصدرية والفقرات القطنية. ففي تلك المناطق تتحمل الاجسام الفقرية وزن كبير على الأجسام الفقرية. بالنسبة للفقدان المفرط العظام فيرجع الأطباء ذلك اساسا الى هذه الأسباب:
الشكل الأكثر شيوعا ، هوهشاشة العظام بعد انقطاع الطمث ، وهو نتيجة لنقص هرمون الاستروجين. يصيب النساء بعد انقطاع الطمث اللائي يفتقرن إلى الإستروجين. الاستروجين هو جهاز ارسال من الجسم مساهم في تنظيم الدورة الشهرية للمراة كما لديه ايضا وظيفة حماية العظام.
الشكل الثاني الأكثر شيوعًا ، وهو مرض هشاشة العظام في الشيخوخة ، هو نتيجة لتقليص العظام على مدى عقود و المرتبط بالعمر. نادراً ما يحدث مرض هشاشة العظام بسبب أمراض أخرى - وهذا ما يسمى هشاشة العظام الثانوية.
بالإضافة إلى ذلك يوجد العديد من عوامل خطر الاصابة وهي: عدم ممارسة الرياضة ، نقص الوزن (مؤشر كتلة الجسم أقل من 20) ، والتدخين ، والإفراط في تناول الكحول ، ونقص الكالسيوم ونقص فيتامين (د).
عند اصابة العديد من الفقرات، تحدث ما يسمى غالبا "بسنام الأرملة"
عند اصابة العديد من الفقرات، تحدث ما يسمى غالبا "بسنام الأرملة"
يتطور ترقق العظام في كثير من الأحيان دون ملاحظته. فلا توجد أي مؤشرات واضحة: فبعض المرضى يعانون أكثر من آلام الظهر ، بينما يتذمر آخرون من شعورهم بالضعف في الظهر. إلا أن القليل منهم يربط هذه الأعراض بأمراض العظام إلى أن يقع كسر العظام المسامية - في كثير من الأحيان – بسبب تعثر غير مؤذي أو حركة مفاجئة. عادة لا يكون كسر واحد بل إنهيار بطيء من الداخل ، والعديد من الكسور الصغيرة في العظيمات الصغيرة. "العظيمات الدقيقة" (الترابيق). ففي العظام السليمة ، تكون البنية الداعمة (الترابيق) أكثر كثافة ، وفي العظام المريضة فتكون الترابيق مرققة ومكسرة جزئيًا.
أما أعراض كسور الفقرات الناتجة عن هشاشة العظام فهي في الغالب واضحة. يمكن أن تكون مصحوبة بآلام متوسطة الحدة او شديدة على مستوى الكسر. وقد يحدث الالم عدم القدرة على الحراك او الشعور بالالم على مستوى الضلوع مع كل تنفس ، و احيانا تتمركز الآلام في منطقة الفقرات القطنية أسفل الظهر. ان عدم القدرة على الاحساس و / أو الشلل الجزئي قد يكون مؤشراً على إصابة النخاع الشوكي. كما ان تقلص طول الجسد السريع بعدة سنتيمترات هو بمثابة مؤشر لكسورناتجة عن هشاشة العظام.
في الكسور الفقرية المستقرة تظل الحواف الخلفية للفقرة سليمة - وبالتالي فإن الهيكل العام مستقر. القناة الشوكية المحتوية على النخاع الشوكي غير متضيقة. تتضمن هذه المجموعة عادةً كسور جراء هشاشة العظام التي تحدث تلقائيًا أو بسبب حوادث بسيطة او نتيجة الإجهاد. على المدى الطويل تتسبب القوى المؤثرة (على سبيل المثال بسبب وزن الجسم) في كثير من الأحيان إلى اعوجاج على شكل القوس في للاجسام الفقرية المصابة ، مما يفقدها الطول من جانبها الأمامي.
إذا تمت اصابة عدة فقرات في نفس الوقت فيؤدي ذلك الى انحدار الظهر، و اذا كانت الاصابة قوية فتتكون حدبة واضحة مصحوبة غالبا بآلام شديدة.
Bei der Diagnostik ist die Knochendichtemessung wichtig
تتم ملاحظة الاصابة بهشاشة العظام غالبا بعد فوات الأوان لاتخاذ تدابير الوقائية: اي بعد حدوث الكسر الأول. فتقلص العظام ليس مؤلم. فالألم يبدأ عندما يتطور المرض و يحدث اول كسر بعد فقدان جزء من العظم. في بداية التشخيص المحتمل لكسربعض الفقرات الناجمة عن هشاشة العظام ، يجب إجراء حوار مفصل مع المريض لمعرفة تاريخ بداية المرض (anamnesis). سيقوم الطبيب ( سواء جراح الأعصاب أو أخصائي العظام أو الجراح أو جراح الحوادث) بطلب فحص جسدي وعصبي متعمق. قد توضح المؤشرات الاولى على وجود كسر في فقرات العمود الفقري. بعد قيام الطبيب بتشخيصه الاول مع الاشتباه بامر ما يقوم بإجراءات الفحص عن طريق التصوير.
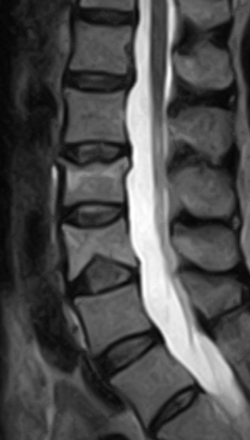
يمكن للطبيب بواسطة الأشعة السينية والتصوير المقطعي المحوسب و / أو التصوير بالرنين المغناطيسي (التصوير بالرنين المغناطيسي) معاينة كسر العمود الفقري و التحديد بوضوح لنوع الكسر و حجمه الفعلي. و على هذا الأساس يقرر الطبيب والمريض معا العلاج المناسب للكسر بالفقرات.
يعد قياس سمك العظام الإجراء الأكثر أهمية والأكثر شيوعًا لتشخيص مرض هشاشة العظام.و اسم هذه الطريقة: DXA osteodensitometry. حيث تستخدم الأشعة السينية لقياس سمك الفقرات القطنية وعظم الفخذ. و الحصول على درجة Tمن 0إلى -1تعني: سمك العظام طبيعي. اما اذا كانت النتيجة أدنى من ذلك فيعني العكس: كثافة العظام أقل بكثير من كثافة عظام شخص سليم.
ما هو العلاج الأكثر أهمية بالنسبة لك؟
تلتئم الكسور المستقرة في بعض الحالات عن طريق العلاج الغير جراحي خلال 2 او3أشهر، ويكون ذلك مدعومًا بارتداء مشد طبي. في حالة العلاجات الغير جراحية (على سبيل المثال عبر الدواء) من المهم معرفة أن هذه العلاجات مناسبة فقط لوقف المزيد من تقلص العظام أوالحد من الآلام. ومع ذلك لن يكون هناك تاكيدا باستقرار كسور الفقرات او تعكرها هذا الى جانب خطر تشوه العمود الفقري.
في هذه الحالة وكذلك في حالة حدوث كسر غير مستقر مع خطر إصابة العصب بجروح ، يجب التفكير في التدخل الجراحي مثل: جراحة kyphoplasty واستبدال جسم فقري ، واجراءات التثبيت عبر التجبيس وغيرها من الأساليب العلاجية. الهدف من التدخلات الجراحية هو التخفيف الاسرع للألم وتثبيت أسرع و امكانية المشاركة و الاستئناف بانشطة الحياة اليومية بشكل اسرع ، هذا الى جانب الوقاية من تدهور لاحق و تجنب لحدوث العجز العصبي.
ما هو العلاج الأكثر أهمية بالنسبة لك؟ سوف تعلم ذلك من طبيبك. فبعد الاستشارة الطبية المفصلة والفحص العصبي المعمق ودراسة الصور (صور الرنين المغناطيسي)، يتم السعي لاتخاذ العلاج المناسب الذي يتمتع بأعلى فرص النجاح وبأقل نسبة مضاعفات. و يتم أخذ العوامل الاخرى في الاعتبار مثل العمر والحالة الصحية العامة والأمراض اللاخرى والأنشطة وغيرها.
التشخيص - الانتباه إلى ممارسة الرياضة والتغذية الكافية
مرض هشاشة العظام ليس قابل للشفاء. ومع ذلك ، يمكن لبعض الاجراءات الوقائية والعلاج في الوقت المناسب التأثير إيجابيا على مسار المرض وإبطاء تقدمه. يجب اتخاذ الاجراءات وقائية في سن مبكرة وذلك للتمكن من اكتساب عظام قوية في المرحلة الاولى من العمر. و من الركائز المهمة في الوقاية هي النشاط البدني والتغذية: يجب أن يكون النظام الغذائي غنيًا بالكالسيوم ، فهو حجر الاساس للعظام. كما ان الفيتامين د يعزز تخزين الكالسيوم في العظام.
الطريقة المثالية هي الحصول على 1000 مغ الى غاية 1500 مغ كحد أقصى يوميا من الكالسيوم. والأفضل تناول المواد الغذائية الغنية بالكالسيوم مثل الحليب والجبن والكرنب والحبوب الكاملة والحبوب والبقوليات والمياه المعدنية. ملاحظة هامة: يحتاج الجسم إلى فيتامين د. للتمكن من امتصاص الكالسيوم من النظام الغذائي ودمجه في العظام . كما يرجى تجنب العوامل الخطرة على الصحة مثل التدخين والكحول.
يسر مستشفي ابن سينا برلين مواصلة مساعدتكم
منذ عام 2001 ، تتمركز مستشفي ابن سينا في قلب برلين. يتمتع أطبائنا بخبرة دولية لا تقل عن 25 عامًا في مجالات تخصصهم (جراحة الأعصاب ، جراحة العمود الفقري ، التخدير ، جراحة العظام).
إذا كنت تعاني من ألم شديد في الظهر أو قرص فتق أو فتق مشتبه به في مستشفانا تجد العلاج المناسب والرعاية الكاملة ، للتواصل معنا استعمل معلومات الاتصال التالية: