Stymulator bólu - czym jest stymulacja rdzenia kręgowego?
Jeśli przewlekły ból pleców nie zniknie nawet po leczeniu nowoczesnymi procedurami, tzw. stymulator bólu może trwale zapewnić ulgę. Zasada działania: w stymulacji rdzenia kręgowego delikatne impulsy hamują przenoszenie bólu do mózgu. Ten minimalnie inwazyjny zabieg chirurgiczny jest dobrze ugruntowany w terapii bólu - istnieje już od ponad 30 lat. Każdego roku w Niemczech leczonych jest tą metodą około 1500 pacjentów.
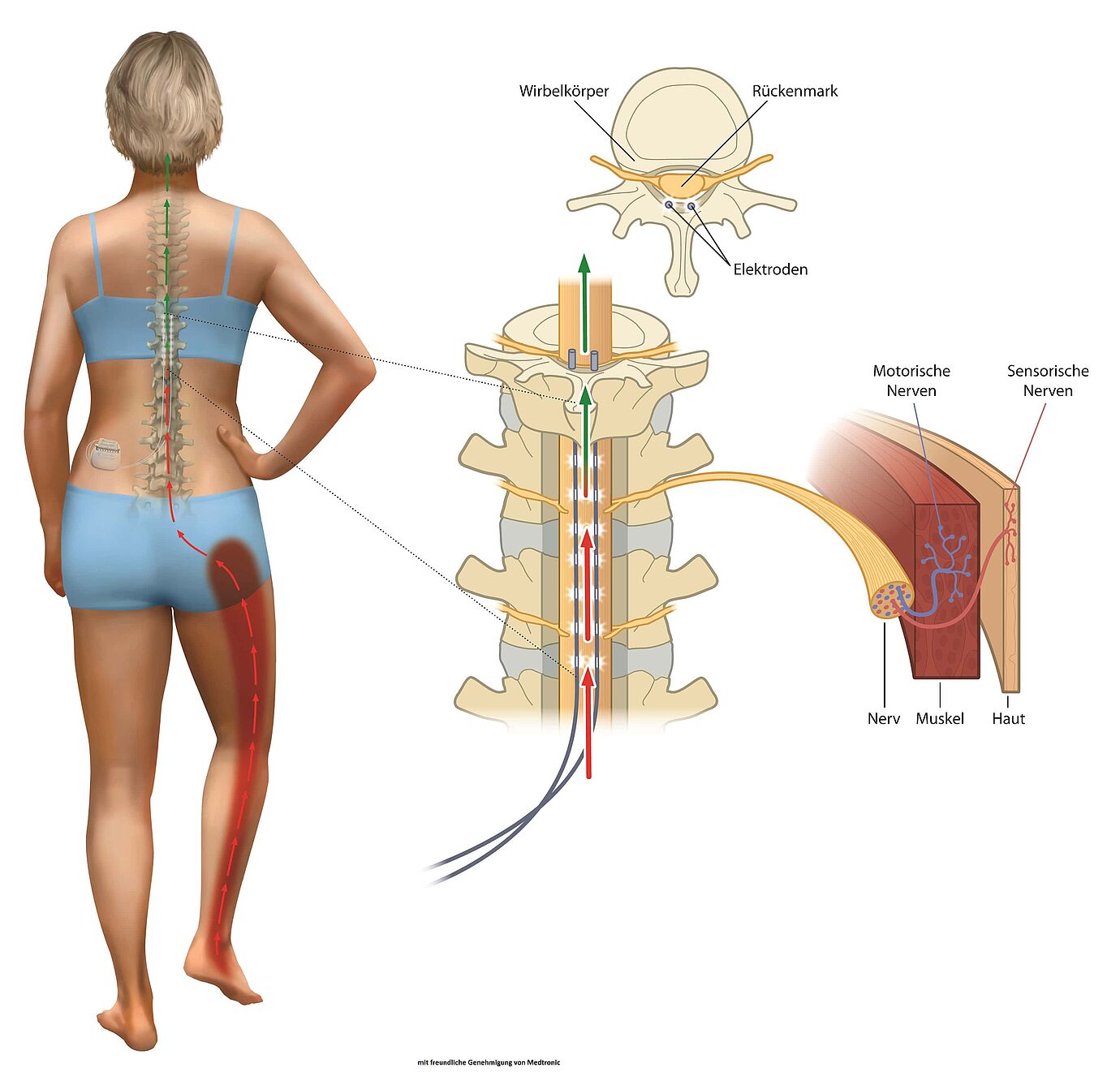
Procedura nosi nazwę: stymulacja rdzenia kręgowego (ang. spinal cord stimulation - SCS). Jest to zdecydowanie najczęstsza forma neurostymulacji. Metoda obejmuje wprowadzenie jednej lub więcej elektrod do przestrzeni zewnątrzoponowej i podanie prądu przez elektrody. Elektrody są podłączone do tak zwanego neurostymulatora lub neuromodulatora, który jest umieszczony pod skórą brzucha. Połączenie między elektrodami a neurostymulatorem prowadzi do stymulacji tylnych części rdzenia kręgowego, a pacjent zauważa tam przyjemne „uczucie mrowienia”, gdzie przed leczeniem nadal odczuwał silny ból. W tej terapii, w której impulsy elektryczne zapobiegają lub łagodzą uczucie bólu, żadne nerwy nie są uszkodzone. Ponadto, jednym ruchem ręki, pacjent może włączać i wyłączać urządzenie, a także regulować siłę pożądanej stymulacji w razie potrzeby. Każdy, kto kiedykolwiek cierpiał z powodu długotrwałego bólu, wie, że ból może często prowadzić do depresji - niektórzy ludzie nie są już w stanie skupić się na pracy. Procedura SCS umożliwia teraz trwałą ulgę w bólu i daje pacjentowi nową jakość życia.
Kiedy poleca się stymulację rdzenia kręgowego?
W przypadku zaleceń medycznych dotyczących stymulacji rdzenia kręgowego istnieje wiele wskazań - SCS preferowane jest, jeśli metody zachowawcze nie pomogły. To znaczy, jest stosowany głównie w przypadku przewlekłego bólu. Na przykład w walce z promieniującym bólem, który powstał w wyniku bliznowacenia ran po operacji dysku (Postnukleotomia).
Metodę tę stosuje się także w tak zwanym regionalnym zespole bólowym I i II (CRPS / Zespół Sudecka), w przewlekłej obturacyjnej chorobie płuc (POChP) oraz w wyjątkowo bolesnej polineuropatii cukrzycowej i bólu fantomowym. Jeśli bóle serca w klatce piersiowej i ramionach spowodowane zaburzeniami krążenia (dławica piersiowa / dusznica bolesna) nie są już możliwe do leczenia kardiologicznego, stymulacja jest również przydatna. Pacjenci z migreną i półpaścem (neuralgia postzosteryczna) również zgłaszają znaczną ulgę w bólu i zadziwiającą poprawę jakości życia po stymulacji rdzenia kręgowego. Po wypadkach z udziałem nerwów w rękach lub nogach oraz po operacji żylaków i operacji przepukliny pachwinowej indywidualne stowarzyszenia specjalistyczne zalecają również leczenie SCS.
Przebieg operacji - terapia bólowa rozpoczyna się wywiadem anamnestycznym
Cała procedura składa się z kilku części. Zaczyna się od dokładnego badania neurologiczno-ortopedycznego i intensywnego, obszernego wywiadu. Musimy dokładnie wyjaśnić, gdzie leży przyczyna, i czy taka neurostymulacja ma sens i będzie skuteczna. Obejmuje to badania obrazowe, takie jak MRI i / lub CT wokół kręgosłupa. Jeśli podejrzewamy, że neurostymulacja ma sens, omówimy to z Tobą i polecimy Ci tę metodę.
Kolejnym krokiem, także dla twojego bezpieczeństwa, jest zbadanie, czy ten wariant terapii bólu ma sens nie tylko teoretycznie (po pierwszych badaniach), ale także czy sprawdza się w praktyce. To znaczy, że wykonujemy tak zwaną stymulację testową. W tym czasie badamy, czy istnieje znaczna redukcja bólu, czy bierzesz mniej lub słabsze leki, czy czujesz się dobrze i czy lepiej radzisz sobie ze stymulacją w życiu codziennym. Jak przebiega taka próba? Po niewielkim nacięciu na wysokości odcinka piersiowego małe elektrody umieszcza się na zewnętrznej warstwie rdzenia kręgowego i korzeni nerwowych za pomocą specjalnej igły nakłuwającej, całość odbywa się w znieczuleniu miejscowym. Ta procedura odbywa się przezskórnie.
Testowy neurostymulator, urządzenie, które ma później wysyłać impulsy, na razie pozostaje poza ciałem, ale oczywiście jest podłączony do elektrod. Następnie przez 2–10 dni testujemy skuteczność w klinice. Następnie wracasz do domu na kilka dni i testujesz w życiu codziennym, czy ból faktycznie zmniejsza się. Jeśli poczujesz ulgę w bólu po nieco ponad tygodniu (co najmniej 50 % i mniej leków), przychodzisz do kliniki, a my przygotowujemy wszystko do trwałej implantacji. Jeśli nie poczujesz żadnej poprawy w fazie testowej, usuwamy elektrody - Nie ma mowy o trwałej implantacji.
Jeśli decyzja to trwała implantacja, rozpoczyna się następny krok. Pod pełną narkozą wszczepia się pod ścianę brzucha generator impulsów i podłącza do elektrod. Ustawiliśmy generator na podobnych ustawieniach do tych, który pomagały Ci w fazie testowej. Po zabiegu otrzymasz pilota, za pomocą którego możesz w dowolnym momencie regulować stan bólu lub mrowienia. Ten neurostymulator jest zasilany na baterie. Wystarcza na kilka lat - po wyczerpaniu (około dwóch do dziewięciu lat) można go wymienić. Negatywne skutki uboczne neurostymulacji są nieznane.
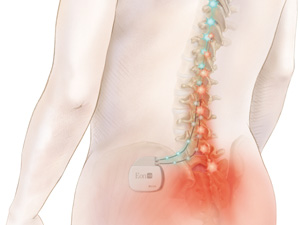

Zalety / powikłania - wskaźnik skuteczności leczenia bólu wynosi 85%!
Im wcześniej wybierzesz neurostymulację, tym bardziej będzie ona skuteczna. W liczbach: jeśli pacjent cierpi z powodu bólu przez 2 lata, a następnie podda się tej terapii przeciwbólowej, 85% przypadków kończy się stałą poprawą. Jeśli czas trwania bólu wynosił ponad 15 lat, wskaźnik sukcesu zmniejsza się do zaledwie 9%. Biorąc pod uwagę średnią, ponad 50% wszystkich pacjentów korzysta z neurostymulacji. Zaletą tej terapii jest szybkie wyzdrowienie po minimalnie inwazyjnym zabiegu. Ponadto będziesz musiał zażywać mniej leków przeciwbólowych, które w przeszłości mogły prowadzić do nudności, zawrotów głowy, zaparć i przewlekłego uszkodzenia wątroby lub nerek. Oraz: możesz kontrolować intensywność stymulacji po leczeniu w klinice.
Karta implantu powinna zawsze być w portfelu. Musisz to przedstawić, jeśli chcesz przejść tzw. bramki - na przykład na lotnisku. Należy pamiętać: postępuj zgodnie z zaleceniami swojego specjalisty i nie przeciążaj się zbyt szybko po wszczepieniu implantu. Elektrody mogą się ześlizgnąć, a efekt będzie zmniejszony.
Avicenna Klinik Berlin bardzo chętnie Państwu pomoże
Od 2001 r. Klinika Avicenna mieści się w Berlinie. Nasi lekarze mają co najmniej 25 lat międzynarodowego doświadczenia w swoich dziedzinach (neurochirurgia, chirurgia kręgosłupa, anestezja, ortopedia).
Jeśli Pan/Pani odczuwa silny ból pleców, dyskopatię lub podejrzewa przepuklinę proszę zgłosić się do naszej kliniki, korzystając z następujących danych kontaktowych: