Was ist ein Bandscheibenvorfall in der Lendenwirbelsäule (LWS)?
Ein Bandscheibenvorfall in der Lendenwirbelsäule (LWS) entsteht, wenn ein Teil der geleeartige Kern der Bandscheibe ‘vorfällt’ und auf die Nerven im Rückenmark drückt. Medizinisch wird ein Bandscheibenvorfall in der LWS auch lumbaler Bandscheibenvorfall oder lumbale Diskushernie genannt.
Um einen solchen LWS-Vorfall zu erklären, muss man die Funktion und den Aufbau der Bandscheiben verstehen: Die 23 Bandscheiben im menschlichen Körper fungieren wie ein Puffer zwischen den Wirbelkörpern. Jede Bandscheibe ist mit einem Gallertkern (Nucleus pulposus) ausgestattet. Er ist geleeartig und befindet sich umhüllt von einem harten, festen Faserring (Anulus fibrosus) in der Mitte der Bandscheibe.
Mit seinen Lamellen soll der Faserring die Bandscheibe in ihrer Position stabilisieren. Dauerhaft falsche oder zu starke Belastungen sowie altersbedingter Verschleiß wirken sich negativ auf die gesamte Bandscheibe aus: Der Faserriss verliert seine Elastizität und es kommt zu kleinen Einrissen. Durch diese Risse kann ein Teil des weichen Gallertkerns aus dem Ring austreten – und drückt damit auf das Rückenmark mit seinen Spinalnerven.
Wenn das passiert, sprechen wir von einem Bandscheibenvorfall, der meistens mit starken Rückenschmerzen einhergeht. Betroffene eines Bandscheibenvorfalls in der Lendenwirbelsäule berichten nicht nur von Schmerzen im unteren Rücken. Die Schmerzen strahlen oft in die Beine aus, die Beine kribbeln, sind taub oder wie gelähmt.
Warum ist der Bandscheibenvorfall in der Lendenwirbelsäule am häufigsten?
Tatsächlich ist der Bandscheibenvorfall in der Lendenwirbelsäule der, der am häufigsten auftritt. Neun von zehn Bandscheibenpatienten sind davon betroffen. Der Grund für den hohen Anteil an LWS Bandscheibenvorfällen: Das Gesamtgewicht der Wirbelsäule lastet am stärksten auf den unteren Bandscheiben mit ihren fünf Wirbelkörpern der Lendenwirbelsäule. Das ist auch der Grund, wieso die Lendenwirbelkörper die größten und kräftigsten sind. Doch selbst das kann den Verschleiß durch falsche Bewegungen, das Älterwerden und den modernen Lebensstil verhindern. Deshalb treten die meisten Bandscheiben- und Rückenprobleme im Bereich der LWS auf. Bandscheibenvorfälle in der Halswirbelsäule (HWS) asind wesentlich seltener. Noch seltener sind sie in der Brustwirbelsäule (BWS). 800.000 Mal jährlich stellen Ärzte die Diagnose: Bandscheibenvorfall. Am häufigsten bei Patienten zwischen 45 und 55 Jahren.
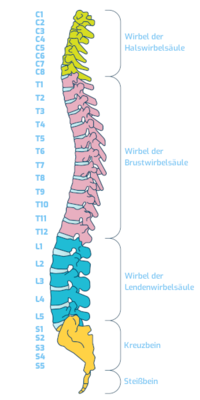
Aufbau der Lendenwirbelsäule (LWS)
Der Bereich der Wirbelsäule zwischen der Brustwirbelsäule und dem Kreuzbein wird als Lendenwirbelsäule (LWS) bezeichnet. Sie besteht aus fünf Wirbeln und ihren Gelenken sowie aus den zwischen den Lendenwirbeln liegenden Bandscheiben.
Auf einem ärztlichen Befund lesen Sie Formulierungen wie L1 oder L4. Das sind die genauen Bezeichnungen der Lendenwirbel. L1 ist der erste, oberste Lendenwirbel. Danach folgen Lendenwirbel 2 (L2), danach L3, L4 und schließlich L5, der der letzte Lendenwirbel vor dem Kreuzbein ist. Wenn Sie die Bezeichnung L4/L5 sehen, ist es die Bezeichnung, dass die Bandscheibe zwischen dem 4. und 5. Lendenwirbel vom Vorfall betroffen ist.
Jeder der fünf Wirbel besteht wiederum aus fünf knöchernen Teilen. Das sind ein Wirbelkörper, ein Dornfortsatz, zwei Querfortsätze und ein Wirbelbogen.
Die Lendenwirbelsäule hat, wie die Halswirbelsäule, eine leichte physiologische Krümmung nach vorne (Lordose). Bei einer übermäßig ausgeprägten Vorwärtskrümmung der Wirbelsäule im Lendenbereich spricht man von einem Hohlkreuz. Diese übermäßige Krümmung erzeugt eine noch höhere Belastung auf jeden einzelnen Lendenwirbel.
Kreuzbein und Steißbein befinden sich am Ende der Lendenwirbelsäule. Wie diese Körperteile schmerzen können, weiß ein jeder, der schon mal mit voller Wucht auf seinem Allerwertesten gelandet ist.
Welches sind die Ursachen für einen Bandscheibenvorfall in der Lendenwirbelsäule?
Es gibt nicht die eine Ursache für einen LWS Bandscheibenvorfall. Vielmehr gibt es mehrere Ursachen, die zu einem lumbalen Bandscheibenvorfall führen können.
Die häufigsten Ursachen für einen Bandscheibenvorfall der Lendenwirbelsäule:
- Schweres, abruptes Heben oder falsches Drehen.
- Ein alters- und belastungsbedingter Verschleiß (Degeneration) des Faserrings der Bandscheibe
- Übergewicht, mangelnde Bewegung, ständiges Sitzen, spezifische berufliche Belastungen, denen beispielsweise Berufskraftfahrer ausgesetzt sind.
- Ruckartige Bewegungen sowie Sportarten (Reiten, Mountainbiking), bei denen die Wirbelsäule erschüttert oder in sich verdreht wird (Tennis, Squash).
- Genetisch bedingt, also Veranlagung, familiäre Vorbelastung. Wer von solchen Fällen in der Familie weiß, sollte besonders rückenfreundlich leben und auf eine gesunde Körperhaltung achten.
- Unfälle
- Rauchen
- Schwache oder geschwächte Muskelkondition, also untrainierte Rückenmuskulatur
- Rheumatisch entzündliche Erkrankungen, angeborene Fehlbildungen, Infektionen oder Osteoporose (Knochenschwund)
- Während der Schwangerschaft aufgrund einer hormonell bedingten Schwäche des Bindegewebes.
- Eine Veränderung der Wirbelsäule, beispielsweise ausgelöst durch Wirbelbrüche, entzündliche Erkrankungen oder auch Tumore, kann ein Auslöser für einen LWS-Bandscheibenvorfall sein.
Mit Blick auf diese Liste wird sofort deutlich, weshalb sich ein lumbaler Prolaps nicht auf einen einzelnen Grund zurückführen lässt. Aus jahrelanger Erfahrung mit Bandscheibenvorfällen können wir sagen: Es kommen viele Faktoren zusammen, die dann gemeinsam die Ursache bilden.
Lesen Sie dazu auch unseren ausführlichen Artikel: Häufige Ursachen für einen Bandscheibenvorfall.
Welche Symptome deuten auf einen Bandscheibenvorfall an der Lendenwirbelsäule hin?
Bei den Symptomen der LWS Bandscheibenvorfälle. Die meisten unserer Patienten bemerken mehrere Symptome.
Grundsätzlich sollten Sie bedenken: Oftmals kündigt sich ein lumbaler Bandscheibenvorfall über mehrere Tage mit ausstrahlenden Rückenschmerzen an. Wenn die Schmerzen bis in die Beine ziehen und nicht nach spätestens fünf Tagen aufhören, sollten Sie zu einem Facharzt gehen und sich untersuchen lassen.
Die häufigsten Symptome für einen LWS Bandscheibenvorfall:
- Heftige Rückenschmerzen, die oft als andauernd, stechend und sich bei Bewegung verstärkend beschrieben werden. Etwas vom Boden hochheben oder sich nach vorne beugen, verstärken die Rückenschmerzen noch mehr. Genauso wie Niesen oder Husten.
- In vielen Fällen verursacht der Druck des Gallertkerns auf eine Bandscheibe im LWS-Areal Schmerzen, die über das Gesäß bis ins Bein ausstrahlen. Patienten klagen oftmals über ein pelziges Taubheitsgefühl. Es fühlt sich an, als würden Ameisen über das Bein laufen. Diese Gefühlsstörungen nennen wir Parästhesien.
- Nicht ausgeschlossen sind Muskelverspannungen im unteren Rücken, eventuell kann es zur Lähmung der Beinmuskulatur, Darmmuskulatur oder Blasenmuskulatur kommen.
- Manche Patienten schildern, dass ihre Reflexe vermindert sind.
- Manche Menschen klagen auch über plötzliches Einknicken des Beines.
- Möglich sind auch Kälte- und Wärmeempfindungen in den Beinen, die vorher nicht da waren.
- Viele Patienten nehmen einen Bandscheibenvorfall in der Lendenwirbelsäule als einen "Hexenschuss" wahr. Sie können kaum noch auf den Fersen oder Fußspitzen stehen oder gehen. Wer sich nicht schnell in die Hände eines Facharztes begibt, sondern stattdessen die Schmerzen mit Schmerzmitteln bekämpft, setzt sich der Gefahr aus, zusätzlich unter Übelkeit und depressiven Verstimmungen zu leiden.
Wie erklären sich die unterschiedlichen Symptome?
Zwei Faktoren bestimmen maßgeblich die genauen Symptome bei einem LWS Bandscheibenvorfall. Von ihnen ist abhängig, welche Einschränkungen und Beschwerden bei Betroffenen vorliegen.
- Die Höhe des Bandscheibenvorfalls in der LWS
- Die Frage, ob der gallertartige Bandscheibenkern auf das Rückenmark oder seitlich auf die Spinalnerven drückt
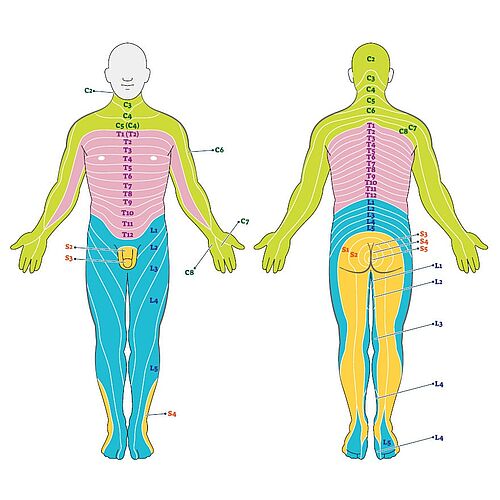
Fachärzte können mittels der geäußerten Symptome bereits erste Erkenntnisse zur Position des Prolapses gewinnen. Wie ist das möglich? Die sogenannten Dermatome helfen dem Spezialisten dabei. Ein Dermatom ist ein genau lokalisierter Hautbereich, der von Spinalnerven eines bestimmten Wirbelsäulenabschnitts sensibel versorgt wird. Wenn beispielsweise Finger kribbeln und sich taub anfühlen, wenn es in den Füßen und Zehen zu Ausfällen kommt, wenn möglicherweise Gangprobleme vom Patienten gemeldet werden, dann bekommt der Arzt erste Hinweise, in welchem Wirbelsäulenbereich sich der Bandscheibenvorfall ereignet hat und Spinalnerven attackiert.
Spinalnerven sind Teil des sogenannten Peripheren Nervensystems (PNS). Die Hauptaufgabe dieses Nervensystems ist es, den Rest des Körpers mit dem Gehirn zu verbinden. Klagt der Patient über Taubheit, Schmerzen oder andere Symptome, die ab der Taille beginnen und ins Bein ausstrahlen, liegt die Ursache im Lendenwirbelbereich.
Ein genaueres Beispiel bei LWS Bandscheibenvorfällen: Klagt ein Patient über Gefühlsstörungen, Kribbeln oder Lähmungen, die über den Fuß bis in die Zehenspitzen ausstrahlen, so besteht der Verdacht auf einen Bandscheibenvorfall zwischen L5 und S1. Wenn ein Patient über Gefühlsstörungen, Schmerzen und motorische Einschränkungen im Bereich der Hüfte und des Gesäßes klagt, ist vermutlich ein höher liegender Spinalnerv betroffen (z.B. L1).
Die Symptome eines Bandscheibenvorfalls der Lendenwirbelsäule hängen also in höchstem Maße von der genauen Wirbelposition ab. Bei allem Wissen um die Dermatome und Sensibilitätsstörungen müssen wir jedoch betonen: Sie geben dem Facharzt erste Hinweise für die Diagnostik. Sie ersetzen aber keinesfalls eine genauere Diagnostik mit bildgebenden Verfahren.
Diagnose eines Bandscheibenvorfalls in der Lendenwirbelsäule (LWS)
Um eine Krankheit erfolgreich behandeln zu können, muss der Arzt erst einmal eine exakte Diagnose stellen. Ohne Diagnose ist eine adäquate Therapie nicht möglich.
Ärzte nutzen dafür nicht nur ihr medizinisches Wissen, Augen, Ohren und Hände. Sie nutzen dazu moderne Technologien – wie beispielsweise bildgebende Verfahren wie MRT und CT (Computertomographie).
Anamnese
Jede Diagnostik erfordert eine Anamnese. Das Wort Anamnese (griech. anamnesis = „Erinnerung“) umfasst Fragen zu Ihren Beschwerden und (Leidens-)Geschichte. In Notfällen ist die Anamnese meist sehr kurz, um (lebens-)wichtige Maßnahmen nicht zu verzögern. Im Normalfall können wir uns bei einem Bandscheibenvorfall in der Lendenwirbelsäule ausreichend Zeit nehmen. Die Fragen, die wir stellen, sind etwa diese:
- Wo genau liegt der Schmerz?
- Wie lange haben Sie bereits Schmerzen?
- Trat der Schmerz plötzlich auf oder hat er sich entwickelt?
- Wie fühlt sich der Schmerz an? Ist er grell, stechend, dumpf?
- Verstärkt sich der Schmerz beim Husten, beim Niesen, bei ruckartigen Bewegungen? Beim Tragen?
- Strahlen die Schmerzen in die Beine und sogar in die Füße aus?
- Empfinden Sie Gefühlsstörungen wie Taubheit oder Kribbeln? Und wenn ja – wo?
Dazu ziehen wir Ihre beruflichen und psychosozialen Umstände im Rahmen der Anamnese in Betracht.
Nach dem Gespräch geht es weiter in die Neurologie. Denn die meisten Betroffenen klagen nicht nur über Schmerzen, sondern auch über eingeschränkte Reflexe, Sensibilität oder Beweglichkeit. Dazu überprüft der Arzt die Reflexe, die Sensibilität, die Beweglichkeit und eventuell die Nervenleitgeschwindigkeit. Je nachdem, ob und wohin die Schmerzen ausstrahlen, kann der Arzt Rückschlüsse daraus ziehen, auf welcher Höhe der Wirbelsäule ein Bandscheibenvorfall vorliegt. Dabei kann auch das Wissen um die beschriebenen Dermatome nützlich sein.
Bildgebende Verfahren
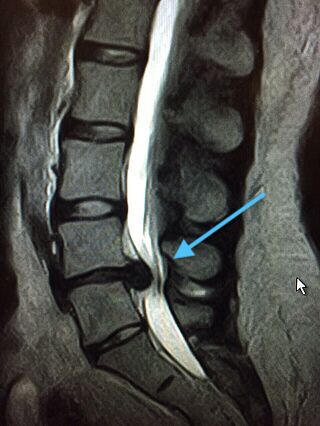
Die wichtigsten bildgebenden Verfahren sind das klassische Röntgenbild, die Kernspintomographie (MRT) oder ein Computertomogramm (CT). Das Röntgenbild gibt Aufschluss darüber, ob sich Wirbelkörper gegeneinander verschoben haben, wie die Wirbelstruktur ist und wie groß der Abstand zwischen den einzelnen Wirbeln ist. In der Avicenna Klinik sind wir in der besonderen Situation, dass wir unseren Patienten das sogenannte offene MRT anbieten können. Es ermöglicht sogar Betroffenen, die in herkömmlichen MRTs eine Klaustrophobie entwickeln, die Untersuchung entspannt durchführen zu lassen. Gleichzeitig eignet es sich für Betroffene mit bis zu 250 Kilogramm Körpergewicht.
Was uns das MRT sagt? Es hilft, den Bandscheibenvorfall von anderen Erkrankungen abzugrenzen, die ähnliche Beschwerden verursachen. Mit dem MRT erkennen wir den exakten Ort des Bandscheibenvorfalls in der Lendenwirbelsäule. Eine Kernspintomographie (MRT) zeigt die konkreten Veränderungen: Bandscheibenvorfall, seine Größe und genaue Lokalisation, das Vorhandensein von Arthrose, Verschleiß, Instabilität und Veränderungen in den Neuralstrukturen (Myelopathie) und gibt uns weitere wichtige Informationen.
Dr. Munther Sabarini: „Wir gucken quasi im wahrsten Sinne des Wortes in den Körper hinein!“

Welche Therapie wird bei einem Bandscheibenvorfall in der Lendenwirbelsäule angewandt?
Die Entscheidung zu treffen, welche Therapie bei einem LWS Bandscheibenvorfall empfohlen wird, ist eine große Verantwortung. Bevor wir Ihnen in der Avicenna Klinik einen operativen Eingriff empfehlen, könnten möglicherweise konservative Therapien vor allem gegen Schmerzen und Verspannungen helfen. Diese konservative Therapie umfasst beispielsweise: Medikamentöse Therapie, Injektionen, Computertomographie (CT)- gesteuerte Spritzen (PRT), Infusionen, Krankengymnastik, Physiotherapie, Manuelle Therapie, Osteopathie, Elektrotherapie und weitere.
Welche Therapie bei einem Bandscheibenvorfall der Lendenwirbelsäule letztendlich von uns empfohlen wird, hängt individuell vom Patienten ab. Die Entscheidung treffen wir anhand dieser Faktoren:
- Beschwerden: Schmerzen, Missempfindungen, Kraftminderung und/oder Blasenentleerungsstörungen.
- Erfolg der bisherigen Therapien und Dauer des Erfolges, Nebenwirkungen der verabreichten Medikamente.
- Allgemeinzustand des Patienten: schwere Herzerkrankung, Blutverdünnungsmittel?
- Neurologischer Befund: Liegen Sensibilitätsstörungen, Reflexabweichungen, motorische Ausfälle oder Atrophien vor?
- Ergebnisse der MRT: kleiner oder großer Vorfall, begleitet von Enge, Instabilität?
- Psychosoziale Faktoren, Beruf, Karriere, Versorgung.
Aufgrund dieser Faktoren werden die Vorteile und Nachteile verschiedener Therapiemöglichkeiten und Eingriffe genau erläutert. Erst dann können wir eine klare Empfehlung aussprechen, welches Behandlungskonzept individuell in Frage kommt. Dieses sollte nicht nur die Symptome lindern, sondern auch die Ursache beseitigen. Schließlich geht es um dauerhafte Linderung der Schmerzen und um weitere permanente, irreversible Nervenschäden zu verhindern.
Konservative Behandlung eines LWS Bandscheibenvorfalls
Bevor wir in der Avicenna Klinik einen operativen Eingriff empfehlen, besprechen wir mit den Patienten die konservative Behandlung eines LWS Bandscheibenvorfalls.
Zur konservativen Behandlung gehört neben allgemeiner Schonung regelmäßig und konsequent durchgeführte Physiotherapie. Um Schonhaltungen zu verhindern und damit die Bewegungsübungen relativ schmerzfrei gemacht werden können, verordnen wir schmerzlindernde Medikamente. Zusätzlich können Wärmeanwendungen, Fango- und Moorpackungen, Massagen und Wassertemperatur helfen. Sie lockern die Rückenmuskulatur, wodurch sich einige schmerzhafte Verspannungen lösen können. Osteopathie und Elektrotherapie können positive Wirkungen haben, sinnvoll können auch CT-gesteuerte Spritzen (PRT) sein, um Rückenschmerzen über einen längeren Zeitraum hinweg zu lindern.
Operation des Bandscheibenvorfalls LWS
Eine Bandscheibenvorfalloperation erfolgt heutzutage mikrochirurgisch. Das bedeutet: Es ist nur ein minimaler Schnitt am Rücken notwendig. Darüber arbeiten wir mit einem Mikroskop oder einer Kamera. Der Eingriff dauert etwa 60 Minuten, je nach Lage, Größe und Alter des Bandscheibenvorfalls. Bei diesen Eingriffen entfernen wir die Bandscheibe teilweise oder komplett – je nachdem, wie stark sich die Bandscheibe vorwölbt und wie stark die Beschwerden sind. Alle minimalinvasiven Operationstechniken haben das Ziel, die gequetschte Nervenwurzel durch die Befreiung von vorgefallenem Bandscheibengewebe zu entlasten.
Die Bandscheibenoperation an der Lendenwirbelsäule kann perkutan endoskopisch (über ein schmales Rohr mit Optik und Lichtquelle) oder mikrochirurgisch realisiert werden. Minimal-invasive Prozeduren sind zum Beispiel die perkutane Laser-Diskus-Dekompression (PLDD) bei kleineren Vorfällen oder die perkutane Nukleotomie (PN).
Die Vorteile der Mikrochirurgie gegenüber der großen klassischen Operation sind offensichtlich für den Patienten: Sie bietet einen schonenden Zugang, eine gezielte Freilegung der OP-Stelle und verhindert umfangreiche Narbenbildung. Sie gibt dem Patienten somit ein größtmögliches Maß an Sicherheit.
Dr. Munther Sabarini: „Die Erfolgsquote bei so einer Operation, die im Normalfall risikoarm ist und ohne Komplikationen verläuft, spricht für sich: 95 Prozent aller Operierten erleben nach dem Eingriff sofort eine Besserung der Symptome. Und das ist genau das Ergebnis, was sich letztendlich Patient und Chirurg wünschen.“
Mithilfe einer Bandscheiben-Zell-Transplantation ist es uns jetzt erstmals möglich, das Volumen der Bandscheiben zu erhalten und die Elastizität des Faserrings wiederherzustellen. Das ist durch eine biologische Erneuerung des Bandscheibengewebes möglich.
Individuelle Anpassung der Therapie
Welche von all diesen und anderen Methoden in Ihrem Fall in Frage kommt, besprechen Sie im Gespräch mit dem Arzt individuell. Sollte ein operativer Eingriff nötig werden, bespricht er genau, welche Bandscheibenoperation für Sie infrage kommt. Allgemein ist bekannt, dass sich so mancher Bandscheibenvorfall an der Lendenwirbelsäule ohne Operation ‚erledigt‘. Weil es aber dennoch sehr häufig zu einem operativen Eingriff kommt, ist die Operation eines lumbalen Bandscheibenvorfalls der häufigste chirurgische Eingriff an der Lendenwirbelsäule.
Bandscheibenvorfall in der Lendenwirbelsäule behandeln in Berlin
Sie leiden an Rückenschmerzen und möchten eine ausführliche Diagnostik? Oder haben Sie bereits einen diagnostizierten und sind auf der Suche nach weiteren Therapieoptionen, die Ihre Beschwerden lindern? Unsere erfahrenen Ärzte nehmen sich gerne Zeit für eine ausführliche Diagnostik und professionelle Behandlung, damit Sie Ihren gewohnten Alltag bald wieder schmerzfrei aufnehmen können. Vereinbaren Sie jetzt mit einem Klick auf den blauen Button mit der Aufschrift “Termin anfragen” einen Termin und unser Team meldet sich innerhalb des nächsten Werktages bei Ihnen.
Wann kann ich nach einem Bandscheibenvorfall LWS wieder arbeiten und Sport treiben?
Sie werden nach einem lumbalen Bandscheibenvorfall wieder arbeiten und selbstverständlich wieder Sport treiben können und dürfen. Nahezu jede sportliche Aktivität ist nach der konservativen oder chirurgischen Therapie von Nutzen. Die Heilungschancen für Bandscheibenvorfälle sind gut, solange die Nerven schnell genug entlastet werden – die Therapie also frühestmöglich nach dem Auftreten der ersten Symptome beginnt.
Grundsätzlich gilt: Die Patienten dürfen wenige Tage nach der Operation wieder nach Hause. Sie sollten nicht selbst Auto fahren, sondern sich abholen lassen. Und danach beginnen sechs Schon-Wochen, damit im inneren und äußeren OP-Feld ein guter Heilungsprozess einsetzen kann.
Schonung heißt keineswegs strikte Bettruhe. Noch in der Klinik beginnen physiotherapeutische Behandlungen. Danach erfolgt eine ambulante Krankengymnastik. Manche Patienten entscheiden sich für eine stationäre Anschlussheilbehandlung. Der Vorteil: Hier achten Therapeuten und Therapeutinnen im Rahmen einer persönlichen Betreuung darauf, dass die Reha-Übungen auch korrekt und in regelmäßigen Abständen gemacht werden. Wer seine Übungen ambulant bzw. zu Hause macht, sollte wissen, dass der Grad der Besserung u.a. stark vom Ausmaß des Bandscheibenvorfalls und seinen neurologischen Schädigungen abhängt. Obendrein sind Disziplin und Eigeninitiative des Patienten notwendig und sinnvoll.
Bewegung hilft bei der Rehabilitation
Bewegung, Bewegung, Bewegung – das ist die Zauberformel, die Sie schnell wieder auf die Beine bringt. Wandern, Spaziergänge, Radfahren, das sind Bewegungen, die sich in der Reha-Phase positiv bezahlt machen. Achten Sie beim Wandern auf gutes Schuhwerk mit weichen, dicken Sohlen zur Entlastung der Wirbelsäule. Außerdem: Drei kurze Spaziergänge sind besser als ein sehr langer! Auch isometrische Übungen, sogenannte Muskeln gleichmäßig anspannende Spannungsübungen, werden Ihnen helfen. Dabei werden die Muskeln aktiviert, die den Rumpf (und damit Ihren Rücken) stabilisieren und weitere Bandscheibenvorfälle verhindern können. Duschen ist bereits in der ersten Woche nach der OP erlaubt, allerdings keine Wannenbäder!
Wenn Sie sich in der Rehaphase einerseits nicht über- und andererseits nicht unterfordern, werden Sie einen guten Monat nach der Operation wieder arbeiten können. Und die Schmerzen, die Ihnen das Leben schwer gemacht haben, sind Vergangenheit.
Informationen zum Artikel
Der Artikel wurde zuletzt am 12.12.2023 geprüft und aktualisiert.
Über den Autor
Dr. med. Munther Sabarini ist Direktor und Gründer der Avicenna Klinik. Der Facharzt der Neurochirurgie hat sich insbesondere auf die Behandlung von Wirbelsäulenerkrankungen spezialisiert. Dr. Munther Sabarini hat mehr als 30 Jahre Berufserfahrung. In dieser Zeit behandelte er über 30.000 Patienten.
Qualitätsrichtlinien für Inhalte der Avicenna Klinik
Alle Texte und Inhalte werden von medizinisch ausgebildeten, erfahrenen Experten auf diesem Fachgebiet verfasst. Erfahren Sie mehr über unsere Qualitätsrichtlinien für Inhalte.
Quellenangaben und weiterführende Literatur
Dt. Ges. f. Orthopädie und orthopäd. Chirurgie + BV d. Ärzte f. Orthopädie (Hrsg.): Leitlinien der Orthopädie. Dt. Ärzte-Verlag, 2. Auflage, Köln 2002.
Jürgen Krämer, Robert Krämer & Jörg Herdmann: Mikrochirurgie der Wirbelsäule. Georg Thieme Verlag KG, 6. Auflage, Stuttgart, 2005.
H.S. Füeßl: Wie sich ein Bandscheibenvorfall ohne Operation zurückbildet. MMW-Fortschritte der Medizin, 158(12), Springer Medizin, 2016.
W. Börm & F. Meyer. Spinale Neurochirurgie: Operatives Management von Wirbelsäulenerkrankungen. Schattauer. 1. Edition, Stuttgart 2008
Avicenna Klinik Berlin hilft Ihnen gern weiter
Seit dem Jahr 2001 hat die Avicenna Klinik ihren Sitz in Berlin. Unsere Ärzte haben auf ihrem jeweiligen Gebiet (Neurochirurgie, Wirbelsäulenchirurgie, Anästhesie, Orthopädie) jeder mindestens 25 Jahre internationale Erfahrung.
Falls Sie sich mit starken Rückenschmerzen, einem Bandscheibenvorfall oder dem Verdacht auf einen solchen in unserer Klinik vorstellen möchten, nutzen Sie folgenden Kontakt:
Telefon: +49 30 236 08 30
Fax: +49 30 236 08 33 11
E-Mail: info@avicenna-klinik.de