Schmerzschrittmacher - was ist die Epidurale Rückenmarkstimulation?
Chronische Rückenschmerzen können selbst nach modernen Behandlungsansätzen hartnäckig bleiben. In solchen Fällen kann ein Schmerzschrittmacher langanhaltende Erleichterung bieten. Das Grundprinzip dahinter ist die epidurale Rückenmarkstimulation – eine minimalinvasive Methode, die seit über drei Jahrzehnten in der Schmerztherapie erfolgreich angewendet wird. Jedes Jahr erhalten etwa 1.500 Patienten in Deutschland diese Form der Behandlung.
Wie funktioniert die epidurale Rückenmarkstimulation?
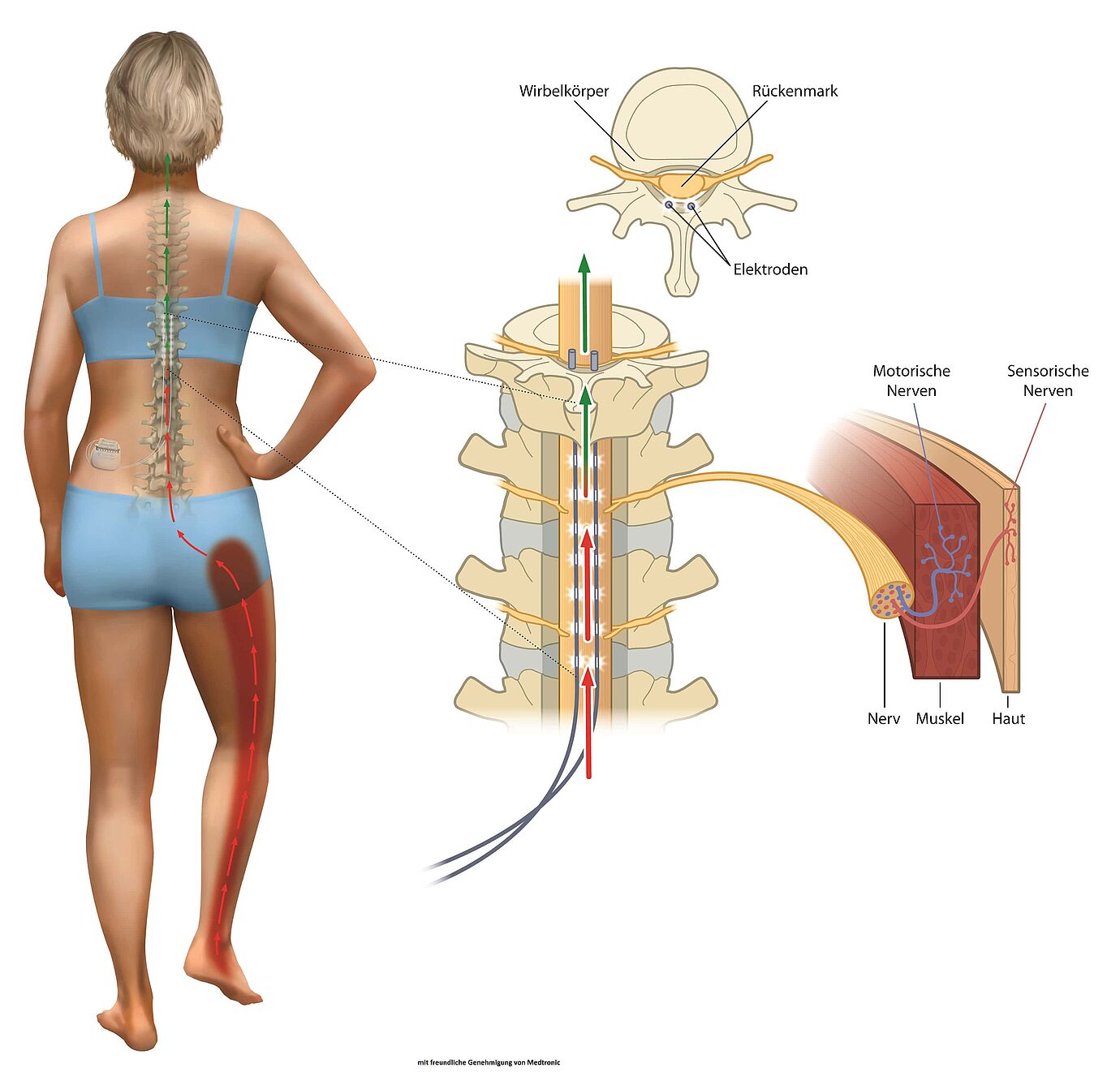
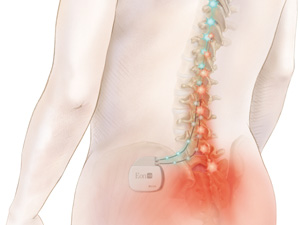
Die Epidurale Rückenmarkstimulation, oft als spinal cord stimulation (SCS) bezeichnet, ist die gängigste Form der Neurostimulation. Dabei werden Elektroden in den Epiduralraum eingebracht, durch die sanfte elektrische Impulse fließen. Diese Elektroden sind mit einem Neurostimulator oder Neuromodulator verbunden, der unter die Haut implantiert wird. Die Stimulation erfolgt in den hinteren Bereichen des Rückenmarks und erzeugt ein angenehmes Kribbeln anstelle der vorherigen Schmerzen.
Wichtig ist, dass bei dieser Therapie die Nerven nicht geschädigt werden. Zusätzlich kann der Patient den Schmerzschrittmacher mit einer einfachen Handbewegung ein- und ausschalten. Die Intensität der Stimulation ist individuell regulierbar, je nach Bedarf.
Chronische Schmerzen führen oft zu Depressionen und können die Fähigkeit zur konzentrierten Arbeit beeinträchtigen. Die SCS bietet langanhaltende Schmerzlinderung und verbessert die Lebensqualität der Patienten.
Vorteile und Nachteile einer epiduralen Rückenmarkstimulation mittels Schmerzschrittmachers
Vorteile
Nachteile
Wann wird die Rückenmarkstimulation mit Schmerzschrittmacher empfohlen?
Die epidurale Rückenmarkstimulation mittels Schmerzschrittmacher wird bei einer Vielzahl von schmerzhaften Erkrankungen eingesetzt, insbesondere wenn andere konservative Behandlungsmethoden nicht mehr ausreichend wirksam sind. Diese Methode bietet eine vielversprechende Option für Patienten mit chronischen Schmerzen, insbesondere in den folgenden Situationen:
- Post-Nukleotomie-Syndrom: Bei ausstrahlenden Schmerzen, die als Folge narbiger Veränderungen nach einer Bandscheibenoperation auftreten.
- Komplexes Regionales Schmerzsyndrom (CRPS) / Morbus Sudeck: Eine schmerzhafte Erkrankung, die oft nach Verletzungen oder Operationen auftritt und starke, anhaltende Schmerzen verursacht.
- Periphere Verschluss-Krankheit (pAVK): Diese Erkrankung führt zu Nervenschmerzen aufgrund von Durchblutungsstörungen in den Beinen.
- Diabetische Polyneuropathie: Eine schmerzhafte Nervenstörung, die bei Diabetes auftreten kann.
- Phantomschmerzen: Schmerzen, die nach Amputationen auftreten, können durch die Stimulation gelindert werden.
- Angina Pectoris: Wenn herkömmliche kardiologische Therapien für Schmerzen im Brust- und Armgebiet aufgrund von Herzdurchblutungsstörungen nicht mehr ausreichend sind.
- Migräne und postzosterische Neuralgie: Patienten mit Migräne oder starken Schmerzen nach Gürtelroseninfektionen können von einer Rückenmarkstimulation profitieren.
- Nervenbeteiligung nach Unfällen und Operationen: Bei Nervenschäden an Armen oder Beinen infolge von Unfällen oder chirurgischen Eingriffen kann die Stimulation zur Schmerzlinderung beitragen.
Insbesondere wenn andere Therapien nicht den gewünschten Effekt erzielen, kann diese Methode die Lebensqualität deutlich verbessern.

Individuelle Eignung und Auswahlverfahren
Die Entscheidung für eine epidurale Rückenmarkstimulation basiert auf einer sorgfältigen Beurteilung Ihrer individuellen Situation. Ihr behandelnder Arzt wird eine umfassende neurologisch-orthopädische Untersuchung durchführen, um festzustellen, ob diese Methode für Sie geeignet ist. Dabei spielen Ihre medizinische Vorgeschichte, vorherige Behandlungen und spezifische Schmerzprofile eine entscheidende Rolle. Bildgebende Untersuchungen wie MRT oder CT können weitere Einblicke liefern, um die genaue Ursache Ihrer Schmerzen zu ermitteln.
Das Auswahlverfahren zielt darauf ab, sicherzustellen, dass die epidurale Rückenmarkstimulation die bestmögliche Lösung für Ihre Schmerzmanagement-Bedürfnisse darstellt. Ihr Arzt wird die potenziellen Vorteile der Behandlung abwägen und die Erfolgsaussichten basierend auf Ihrer individuellen Situation bewerten. Diese umfassende Einschätzung ermöglicht es, die Wirksamkeit der Stimulation im Vorfeld besser einzuschätzen und sicherzustellen, dass Sie die bestmögliche Behandlungsoption erhalten.
Ablauf der Epiduralen Rückenmarkstimulation – Von der Untersuchung bis zur Operation
Der Weg zur epiduralen Rückenmarkstimulation ist sorgfältig strukturiert und erfolgt in mehreren Phasen. Ziel ist es, die bestmögliche Behandlungsart für den Patienten herauszufinden. Hier ist, wie der Prozess normalerweise abläuft:
1. Erste Untersuchung und Anamnese:
- Eine gründliche neurologisch-orthopädische Untersuchung und ausführliche Anamnese werden durchgeführt, um die genauen Ursachen der Schmerzen zu ermitteln.
- Bildgebende Verfahren wie MRT oder CT der Wirbelsäule können eingesetzt werden, um weitere Informationen zu erhalten.
2. Empfehlung und Planung:
- Nach einer eingehenden Bewertung wird entschieden, ob die epidurale Rückenmarkstimulation eine sinnvolle Option ist.
- Die Behandlungsmöglichkeiten werden mit dem Patienten besprochen und die Methode empfohlen, wenn sie geeignet erscheint.
3. Teststimulation:
- Eine vorläufige Teststimulation wird durchgeführt, um die Wirksamkeit und Verträglichkeit der Methode zu überprüfen.
- Kleine Elektroden werden in örtlicher Betäubung im Bereich der mittleren Brustwirbelsäule platziert.
- Ein externer Test-Neurostimulator wird verbunden, um die Schmerzlinderung über einen Zeitraum von 2-10 Tagen zu testen.
- Der Patient kann im Alltag testen, um festzustellen, ob eine signifikante Schmerzreduktion erreicht wird.
4. Entscheidung für die Implantation:
- Bei einer Schmerzreduktion von mindestens 50 Prozent und reduzierter Medikamenteneinnahme wird die Methode zur dauerhaften Implantation empfohlen.
- Wenn keine spürbare Verbesserung während der Testphase auftritt, werden die Elektroden entfernt.
5. Schmerzschrittmacher-Implantation:
- Der Impulsgenerator, vergleichbar mit einem Herzschrittmacher, wird unter Vollnarkose unter die Bauchhaut implantiert.
- Der Generator wird mit den zuvor platzierten Elektroden verbunden und auf die effektivste Stufe eingestellt.
6. Postoperative Phase:
- In den ersten Tagen nach der Operation wird Ruhe empfohlen, um eventuelle Nebenwirkungen zu überwachen und die Einstellungen zu optimieren.
- Die Betreuung erfolgt in der Klinik, um die Stimulationsparameter feinzujustieren und den Heilungsprozess zu überwachen.
7. Schulung und Integration:
- Bereits am Tag nach der Implantation dürfen Sie aufstehen und gehen.
- In den nächsten Tagen erfolgt die Einstellung der Stimulationsparameter und eine Schulung in der Nutzung der Fernbedienung.
- Die ersten Erfahrungen mit dem Schmerzschrittmacher werden in der Klinik gesammelt, während Fachpersonal bei Fragen unterstützt.
Von der Untersuchung bis zur Implantation arbeitet ein Team von Fachleuten daran, die bestmöglichen Ergebnisse zu erzielen und die Lebensqualität des Patienten zu verbessern.

Vorteile und Überlegungen zur epiduralen Rückenmarkstimulation
Bei der epiduralen Rückenmarkstimulation sind mehrere Aspekte zu berücksichtigen, die sowohl den Erfolg der Therapie als auch Ihre Genesung beeinflussen:
Zeitliche Relevanz für den Erfolg
Die zeitliche Abfolge spielt eine entscheidende Rolle für die Effektivität der Schmerztherapie. Frühzeitiges Handeln erhöht die Chancen auf eine erfolgreiche Behandlung erheblich. Studien haben gezeigt, dass Patienten, die sich innerhalb von zwei Jahren nach Schmerzbeginn für die Neurostimulation entscheiden, eine Erfolgsquote von 85 Prozent aufweisen. Hingegen reduziert sich der Erfolg bei Schmerzerkrankungen, die bereits über 15 Jahre anhalten, auf neun Prozent. Im Durchschnitt profitieren jedoch mehr als 50 Prozent der Patienten von der Neurostimulation.
Schnelle Erholung und weniger Medikamente
Ein bedeutender Vorteil der minimalinvasiven Methode ist die zügige Genesung nach dem Eingriff. Zudem ermöglicht die Reduzierung der Schmerzmedikation die Vermeidung unerwünschter Nebenwirkungen wie Übelkeit, Schwindel und Verdauungsstörungen. Sie haben außerdem die Kontrolle über die Intensität der Stimulation, was Ihnen in der Klinik die Möglichkeit gibt, diese individuell anzupassen.
Implantat-Ausweis und Magnetfelder
Das Tragen eines Implantat-Ausweises ist wichtig, um bei Situationen mit Magnetfeldern, wie beispielsweise an Flughäfen, eine reibungslose Passage zu gewährleisten.
Fachärztlicher Rat und angemessene Mobilität
Die ärztlichen Anweisungen nach der Implantation sind von großer Bedeutung. Insbesondere ist es ratsam, auf eine angemessene Mobilität zu achten, um eine Verschiebung der Elektroden zu verhindern. Ein zu schnelles oder übermäßiges Bewegen könnte die Wirksamkeit der Therapie beeinträchtigen.
Alternative Behandlungsmöglichkeiten
Wenn die epidurale Rückenmarkstimulation nicht als geeignete Option für Ihre Schmerztherapie angesehen wird, gibt es mehrere alternative Ansätze, die gemeinsam mit Ihrem behandelnden Arzt in Betracht gezogen werden können:
- Konservative Schmerztherapie: Dies umfasst nicht-operative Ansätze wie Physiotherapie, Medikamente, Injektionen und andere nicht-invasive Methoden zur Schmerzlinderung.
- Medikamentöse Therapie: Verschiedene Schmerzmedikamente, darunter nichtsteroidale Antirheumatika (NSAIDs), Opioide und Antidepressiva, können zur Schmerzlinderung eingesetzt werden.
- Physiotherapie und Rehabilitation: Gezielte Übungen, Physiotherapie und rehabilitative Maßnahmen können helfen, die Schmerzen zu lindern und die Beweglichkeit zu verbessern.
- Interventionelle Schmerztherapie: Hierzu gehören Techniken wie Injektionen von Lokalanästhetika und Steroiden direkt an die betroffene Stelle, um Schmerzen zu lindern.
- Chirurgische Eingriffe: Je nach Art und Ursache Ihrer Rückenschmerzen können chirurgische Eingriffe wie Bandscheibenoperationen oder Wirbelsäulenfusionen in Erwägung gezogen werden.
- Alternative Therapien: Akupunktur, Chiropraktik, Osteopathie und andere alternative Therapien können bei einigen Patienten zur Schmerzlinderung beitragen.
Informationen zum Artikel
Der Artikel wurde zuletzt am 18.08.2023 geprüft und aktualisiert.
Über den Autor
Dr. med. Munther Sabarini ist Direktor und Gründer der Avicenna Klinik. Der Facharzt der Neurochirurgie hat sich insbesondere auf die Behandlung von Wirbelsäulenerkrankungen spezialisiert. Dr. Munther Sabarini hat mehr als 30 Jahre Berufserfahrung. In dieser Zeit behandelte er über 30.000 Patienten.
Qualitätsrichtlinien für Inhalte der Avicenna Klinik
Alle Texte und Inhalte werden von medizinisch ausgebildeten, erfahrenen Experten auf diesem Fachgebiet verfasst. Erfahren Sie mehr über unsere Qualitätsrichtlinien für Inhalte.
Quellenangaben und weiterführende Literatur
Die epidurale Rückenmarkstimulation (SCS) zur Therapie peripherer arterieller Durchblutungsstörungen: Ergebnis einer Konsensus-Konferenz. (2010). Deutschland: Springer Medizin.
Worel, F. (2022). Epidurale Rückenmarkstimulation bei chronischen Schmerzsyndromen: Evaluation eines Patientenkollektivs von 2008-2019 im Langzeitverlauf. Deutschland: Zentrale Hochschulbibliothek Lübeck.
Oenning, M. (2006). Epidurale Rückenmarkstimulation für Patienten mit therapierefraktärer Angina Pectoris. Deutschland: (n.p.).
Rosenow, D., Tronnier, V., Göbel H. (2005). Neurogener Schmerz: Management von Diagnostik und Therapie. Deutschland: Springer-Verlag.
Raabe, A., Rohde, V. (2011). Vaskuläre Neurochirurgie: Funktionelle Neurochirurgie. Deutschland: Georg Thieme Verlag.
Avicenna Klinik Berlin hilft Ihnen gern weiter
Seit dem Jahr 2001 hat die Avicenna Klinik ihren Sitz in Berlin. Unsere Ärzte haben auf ihrem jeweiligen Gebiet (Neurochirurgie, Wirbelsäulenchirurgie, Anästhesie, Orthopädie) jeder mindestens 25 Jahre internationale Erfahrung.
Falls Sie sich mit starken Rückenschmerzen, einem Bandscheibenvorfall oder dem Verdacht auf einen solchen in unserer Klinik vorstellen möchten, nutzen Sie folgenden Kontakt:
Telefon: +49 30 236 08 30
Fax: +49 30 236 08 33 11
E-Mail: info@avicenna-klinik.de