Miyelopati Nedir?
Boyun- veya göğüs omurgasıda omurilik içerisindeki sinir dokuları hasar gördüğünde miyelopatiden söz ederiz. Miyelopati kelimesi eski yunanca “miyelon” = omurilik ve “patos” = hastalık veya hasar kelimelerinin birleşmesinden oluşmaktadır. Omurganın içerisinde spinal kanal bulunur ve bunun içerisinde de omurilik ve alt omurga kısmında sinir lifleri bulunur. Sinirler omurlar arasından spinal kanal dışına çıkarlar ve oradan kollara, gövdeye veya bacaklara uzanırlar. Omurilik sürekli veya şiddetli basınca maruz kaldığında, örneğin omurlar arası disk fıtıklarında, spinal kanal stenozunda, tümörlerde olduğu gibi veya kan dolaşımı azaldığında, omurilik dokusu canlılığını kaybeder ve süreklilik arz ettiğinde sinir dokuları ölür ve işlevlerini kaybederler. Merkezi sinir hücreleri (MSH) bu bölgede kendilerini yenileyemedikleri veya çoğaltamadıkları için bu sonuçlar kalıcı olur veya daha da kötüleşebilirler.
Omurilik hasarının nedenine göre farklı tipler arasında ayrım gözetilir. Semptomlar için omurilik hasarının konumu önem arz eder, yani boyun omurgasının mı veya göğüs omurgasının mı omuriliği hasar gördüğü önemlidir.
Görülme Sıklığı - Erkeklerde Kadınlar İle Kıyasta İki Kat Daha Fazla Görülür
Tecrübeler şunu gösteriyor: Erkeklerde bu sorun kadınlara kıyasta iki kat daha sık görülür. Boyun omurgasındaki dejeneratif değişimler daha sıklıkla orta ve ileri yaştaki kişilerde görülür. 50 yaşını geçmiş kişilerin yarısı ve 65 yaşını geçmiş kişilerin dörtte üçünde servikal Miyeolopati belirtileri görülür. Bu ilginizi çekebilir: Bir Japon araştırmasında 2,26 milyon kişinin yaşadığı bir bölgede 1155 hasta servikal Miyelopati nedeniyle ameliyat edilmiştir. Hastaların çoğunluğu 60 ile 70 yaşlarında olduğu saptanmıştır. Hastaların %30’unda spinal kanal stenozu mevcut imiş.
Miyelopatinin Farklı Nedenler Vardır
Tabii ki Miyelopatinin nedenlerini bilmek istersiniz – ve bilmelisiniz de.
İşte cevaplar. Genel olarak geçerli olan şudur: Omurilik hasarı farklı mekanizmalar tarafından tetiklenebilir. Vakaların çoğunda Miyelopati yaşam boyunca oluşur. Omurilik kanalı çok fazla daraldığında, bu kollarda ve bacaklarda ince motor hareketlerin, duyarlığının, kaba gücün ve yürüyüşün bozulması ile birlikte kollarda ve bacaklarda ağır güç kayıplarına yol açar. Omurga kanalı genişletilmediğinde bu durum tamamlanmamış veya tamamlanmış bir omurilik felcine yol açabilir.
Miyelopati nasıl gelişir? Omuriliğin sıkışması (stenoz) ve bundan dolayı meydana gelen sinir yolları ve sinir kökleri hasarları akut travmatik hadiseler, örn. kazalar, omurlar arası disk herniasyonu veya düşmeler, ancak doku değişimleri, örn. iltihaplanmalar ama ayrıca tümörler ve kistler nedeniyle oluşabilirler. Farklı nedenler farklı Miyelopati tiplerini tetiklerler.
Üç tip vardır! İlki kompresyon miyelopatisidir. Bu tip tümörler, omurga- ve beyin zarı metastazları, travma sonrası örn. bir omur kırılması, omurlararası disk fıtığı, spinal kanal stenozu, spondiloz (yıpranma) tarafından tetiklenir. Kompresyon Miyelopatinin yanı sıra azalan kan dolaşımı da omurilik içerisinde bulunan sinir hücrelerinin hasar görmesine neden olur. Kan dolaşımı bozulmasına damarların şekil bozuklukları veya damar daralmaları (stenoz) neden olur. Akut kan kaybı da omuriliğin yetersiz beslenmesine neden olabilir (şok semptomu). Bu nedenler mevcut olduğunda vasküler miyelopatiden söz ederiz. Işın hasarlarını duymuşsunuzdur. Gerçekten de ışın tedavisi kapsamında omurilik hasarları oluşabilir. Bu durum olduğunda ışın miyelopatisinden söz ederiz.
Miyelopatide Semptomlar Yavaş Gelişir
Miyelopati kendisini farklı semptomlar ile gösterir. Bu semptomlar başlıca omurilik hasarının oluştuğu bölgeye bağlıdır. Semptomlar genel olarak yavaş gelişirler. Salt omurilik kompresyonunda, bu çoğu zaman ağrısızdır, ilk semptomdan Tanı konana kadar yıllar geçebilir. İlk belirtiler ellerde veya ayak tabanlarında duyu bozuklukları, el hareketlerinde beceri kayıpları ve karanlıkta yürüme dengesizlikleridir. Miyelopatinin her tipi için hasar gören omurilik bölümleri sinir sistemindeki işlevlerini artık doğru yerine getiremedikleri geçerlidir, böylece nörolojik kayıp belirtileri meydana gelir.
Bazı hastalar kollara yansıyan ense ağrılarından veya uyuşmadan ve hatta kollarda güç kayıplarından şikâyetçi olurlar. Ancak miyelopatide ağrılar, nörolojik bozukluklar kadar önemli değildir. Ayrıca gece uykuda kolların veya ellerin uyuşması da tipik bir belirti sayılır. Başlangıçta başı sağa veya sola çevirirken ağrı yapan boyun tutulmalarının artması da bir belirti olabilir. Omurilik hasar gördüğünde belirtiler bacaklara yansıyabilir, yürümede dengesizlik ve idrar veya gayda tutma bozulmaları görülebilir. Ayrıca ellerin ince motor hareketlerinde bozulmalar aratabilir, yazılar köşeli ve “karalama” şeklinde olabilir ve tutulan nesneler elden düşürülebilir. Ayrıca bluzların veya gömleklerin iliklenmesinde zorlanma görülebilir. Servikal Miyelopati ilerleyen süreçlerden geçer. Hastalığın başında hafif dereceli motor hareketleri bozulmaları (yürüme güçlükleri) ve üst ve/veya alt uzuvlarda hassas işlev kayıpları meydana gelir. Tek taraflı kompresyon nedeniyle duyu bozuklukları ve artan motor hareketi kayıpları (Brown-Sequard-Sendromu) görülebilir.
Göğüs omurgasıda oluşan Miyelopati (torakal Miyelopati) boyun omurgası bölümünde olanlardakine benzer belirtiler gösterir. Semptomlar yavaş ilerler ve ilgili omurilik bölgelerinde işlev kayıplarına neden olurlar. Bacaklarda tutulmalar, el kaslarında güç kayıpları, solunum güçlükleri, kol veya el kaslarında atrofi, ellerde duyu hassasiyeti bozuklukları, yürüme dengesizlikleri, duyu bozuklukları, felç, idrar ve gayda tutma bozuklukları karakteristik belirtilerdir.
Vasküler miyelopatiler tahriş olan damar yollarına göre farklı işlev kayıplarına neden olurlar. Hastalar halsizlik, uyuşmalar, ince motor hareketlerinde bozulmalar, idrar tutma-, denge- ve cinsel istikrar bozukluklarından ve kas tutulmalarından şikâyetçi olurlar. İlerleyen safhalarda doku kaybı (atrofi) ve solunum güçlükleri oluşur.
Miyeolopati Hekime Tanı Koymayı Zorlaştırır
Genel olarak Tanı işlemlerine ilişkin iki şey söylenmesi gerekir:
- Kesin Tanı uygun tedavinin uygulaması için vazgeçilmez koşuldur.
- Tanı ne kadar erken konulabilirse, yani hastalık ne kadar erken tespit edilirse, tamamen iyileşmeye ilişkin olasılık o kadar olumludur. Bu akla yatkındır ve belki de bunu kendiniz de daha önce yaşamışsınızdır. Prensip şudur: Erken Tanı – hızlı iyileşme demektir!
Ancak Miyelopati hekime Tanı koyma işlemini zorlaştırır – ve bunun bir nedeni var: Spesifik erken tespit belirtisi yoktur, yani: Miyelopatinin hastalık süreci çoğu zaman çok yavaş ve fazla belirti vermeden ilerler, böylece Tanı hastalığın ilerleyen safhalarında konur. Bu da hastalığın yanı sıra Miyelopatinin sinsi yanıdır.
Bu nedenle Tanı işleminde iki yönlü hareket etmek çok önemlidir. İki yönlü burada hem hasta-hekim görüşmesi, hem klinik muayene anlamına gelir. Bir yandan hekim size belirtilerin türünü soracaktır (işlev kayıpları, ağrılar, idrar veya gayda tutma bozuklukları). Diğer yandan bilinen önceki hastalıkları öğrenmek isteyecektir: Morbus Bechterew, Spondilartrozu, kemik erimesi, omurlararası disk herniasyonu, arteryel dolaşım bozuklukları veya ışın tedavisi görülmesi.
Sonra nörolojik durum muayenesi düzenlenir, yürüyüş şekline bakılır, patolojik refleks testi uygulanır ve duyu bozuklukları (anestezi) incelenir.
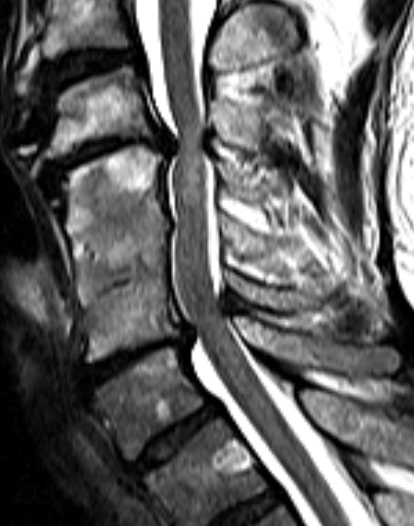
Ardından görsel Tanı koyma işlemine geçilir, örneğin MR (manyetik rezonans tomografi). Geleneksel röntgen çekimleri kemik yapılarındaki değişiklikleri çok iyi gösterirler. Ayrıca ilaveten uygulanan işlev çekimleri her zaman düzenlenmelidir, böylece olası mevcut stabilite bozuklukları da tespit edilebilirler.
Manyetik rezonans tomografisi miyelopatiyi tespit etmek için en önemli muayene yöntemidir. Manyetik rezonans tomografisinin katman çekimlerinde Miyelopati kesin tespit edilebilmektedir. Böylece MR Tanı işlemi için BİRİNCİ tercihtir. Ayrıca bu yöntemle omuriliğe basınç yapan yapılar, örneğin omurlararası disk fıtıkları veya tümörler görüntülenebilir. Diğer yandan MR ile hasar görmüş omurilik bölgeleri sağlıklı sinir dokularından ayırt edilebilir. Elektro-fizyolojik ölçümler (örn. sinir iletim hızı, uyarılmış potansiyeller vs.) omurilik işlevleri hakkında önemli bilgiler verirler.
Genelde hekim kanın laboratuvar muayenesini isteyecektir, böylece vücutta bulunan olası iltihaplanmaları tespit eder.
Miyelopatinin farklı dereceleri vardır – aşağıda Avrupa Miyelopati Skoru- verilmiştir. Buradan ne durumda olduğunuzu kendiniz de görebilirsiniz:
Avrupa Miyelopati Skoru (AMS):
A. İlk motor nöronunun işlevleri (yürüme) | Puanlar |
Yürüyemiyor, yardıma muhtaç | 1 |
Düz zeminde yürüme desteği ile yürüyor | 2 |
Sadece destek ile merdiven çıkabiliyor | 3 |
Dengesiz yürüme, yürüme şekli kaba görünüyor | 4 |
Yürüme şeklinde bozukluk görünmüyor | 5 |
B. İlk motor nöronunun ve duyu sistemi işlevleri | Puanlar |
Mesane taşması, mesane kontrolü yok | 1 |
Tam boşaltım yok ve idrara çıkma sıklığında bozulma | 2 |
Normal mesane ve bağırsak işlevi | 3 |
C. İkinci motor nöronunun işlevleri | Puanlar |
El yazısı / Çatal, bıçak ile yemek yeme mümkün değil | 1 |
El yazısı / Çatal, bıçak ile yemek yeme sınırlı mümkün | 2 |
El yazısı / bağcık bağlamada hareket bozuklukları | 3 |
Normal el yazısı / ince motor hareketleri | 4 |
D. Arka spinal kolonlarının işlevleri (propriyosepsiyon ve koordinasyon) | Puanlar |
Soyunma/Giyinme sadece yardım ile mümkün | 1 |
Soyunma/Giyinme dengesiz ve yavaş | 2 |
Soyunma/Giyinme normal | 3 |
E. Servikal kökler (bölgesel radiküler parestezi / ağrılar) | Puanlar |
Hareketliliği imkansız kılan ağrılar | 1 |
Tahammül edilebilir paresteziler/ağrılar | 2 |
Paresteziler/ağrılar yok | 3 |
Toplam: Puanlara göre sınıflandırma | |
Puanlar | AMS-Derecesi |
5-8 | Derece III |
9-12 | Derece II |
13-16 | Derece I |
17-18 | normal |
Sırt Ağrılarınız İçin Bir Uzman Hekime Başvurun
Her zaman kendi vücudunu dinlemek çok önemlidir. Kendi doktorunuz olun, içsel doktorunuz. Bu görevi ciddiye alırsanız – ki almalısınız, çünkü söz konusu izin sağlınız – bazı şeyleri bilmeniz ve uygulamanız gerekir. Buna şunlar dâhildir: Uzun süredir belirli bölgelerde şiddetli sırt ağrılarınız varsa veya hatta işlev kayıpları veya duyu bozuklukları yaşıyorsanız, lütfen derhal bir uzman hekime başvurun. Bu uzman hekim omurga uzmanı, nöroloji cerrahı veya bir ortopedist olmalıdır.
Eğer ameliyat olmanız gerekiyorsa şu bilgi sizi rahatlatacaktır: Hastaların yüzde 90’ında iyileşme olur. Bu iyileşme hastalık hafif belirtilerde tespit edildiğinde ve zamanında ameliyat edildiğinde daha kesindir. Bu modern boyun omurgası ameliyatları günümüzde daha nazik ve daha hızlı uygulandıkları için, hastalar ameliyattan sadece bir gün sonra ayağa kalkarlar. Başınız bir veya iki hafta boyunca yumuşak bir kravat ile desteklenir.
Ayrıca şu bilgiler de rahatlatıcıdır: Ameliyat edilen ve rahatlatılan bölgede hastalık bir daha tekrarlamaz.
Her tedaviden daha iyi olan hastalığı önlemektir. Aşağıda size birkaç tane öneride bulunmak isteriz:
- Tek tarafları yüklenmelerden kaçının.
- Sürekli yanlış duruştan kaçının.
- Düzenli olarak hareket edin.
- Sırt ve karın kaslarınızı güçlendirin.
- Hafif şikâyetlerde bile fizyoterapiste başvurun.
- Uzun süreli boyunu eğik tuttuğunuz işlerden kaçının, ayrıca telefonu omuz ile baş arasına sıkıştırarak telefon görüşmeleri yapmayın.
- Bilgisayar başına çalışıyorsanız, mümkün olduğunca düz bir bakış açısı ile ekrana bakmaya özen gösterin.
Avicenna Klinik Size Yardım Etmekten Mutluluk Duyar
2001 yılından bu yana Avicenna Kliniği Berlin merkezde bulunmaktadır. Hekimlerimizin her biri kendi branşında (nöroloji cerrahisi, omurga cerrahisi, anestezi, ortopedi) en az 25 yıllık uluslararası tecrübeye sahiptirler.
Şiddetli sırt ağrıları çekiyorsanız, omurga fıtığınız varsa veya bundan şüpheleniyorsanız ve kliniğimize başvurmak istiyorsanız, aşağıda belirtilen iletişim kanallarını kullanınız: