Hva er myelopati?
Hvis nervevevet i ryggmargen i livmorhals- eller thoraxryggraden er skadet, snakker vi om myelopati. Ordet myelopati består av de gamle greske komponentene "myelon" for ryggmargen og "patos" for sykdom eller skade. Ryggmargen er plassert inne i ryggraden, og ryggmargen og nervefibrene i den nedre ryggraden løper gjennom den. Mellom rygglegemene forlater nervene ryggmargen og fortsetter til armene, kofferten eller bena. Hvis det er konstant eller massivt trykk på ryggmargen, slik som i tilfelle hernierte skiver, ryggmargsstenose, svulster eller redusert blodgjennomstrømning, mister ryggmargsvevet sin vitalitet og fører på lang sikt til nervevevet med tap av funksjon. Siden de sentrale nervecellene (CNZ) ikke kan regenerere eller formere seg i dette området, blir konsekvensene for alltid eller forverres.
Avhengig av årsaken til ryggmargsskaden skilles det mellom forskjellige former. Plasseringen av skaden på ryggmargen er avgjørende for symptomene; om ryggmargen i livmorhalsen eller thorax ryggraden påvirkes.
Frekvens - Menn har dobbelt så stor sannsynlighet for å oppleve myelopati som kvinner
Vi vet av erfaring: Menn rammes av dette problemet dobbelt så ofte som kvinner. Degenerative endringer i cervical ryggraden påvirker primært middeladrende mennesker og eldre. Halvparten av alle mennesker over 50 år og tre fjerdedeler av alle mennesker over 65 år viser tegn på cervikal myelopati. Muligens interessant for deg: I en japansk studie ble 1115 pasienter operert for cervikal myelopati i et distrikt på 2,26 millioner mennesker. De fleste av pasientene gikk i 6. eller 7. klasse. Livets tiår. Spinal stenose var til stede i 30% av tilfellene.
Det er forskjellige årsaker til myelopati
Selvfølgelig vil du - og bør - vite hva som forårsaker myelopati.
Her er svarene. I utgangspunktet: Ryggmargsskader kan være forårsaket av en rekke mekanismer, men i de aller fleste tilfeller oppnås det over en levetid. Hvis ryggmargen er for smal, kan dette føre til betydelige svikt i armer og ben med nedsatt finmotorikk, følelse, styrke og gangart. Ufullstendig eller fullstendig paraplegi kan oppstå hvis ryggmargen ikke utvides.
Hvordan kan man tilegne seg myelopati? Innsnevring (stenose) av ryggmargen og den resulterende skaden på nervekanalene og nerverøttene kan være forårsaket av akutte traumatiske opplevelser som f.eks. ulykker, herniert plateplaterplate eller fall, men også på grunn av vevsendringer som under eller etter betennelse, men også på grunn av tumorer eller cyster. De forskjellige årsakene utløser forskjellige varianter av myelopati.
Det er tre former! Den første er kompresjon myelopati. Det kan oppstå fra svulster, ryggrad og meningeal metastaser, posttraumatisk z. B. etter et vertebralt brudd, etter hernierte platerplateplater, gjennom ryggmargsstenose, spondylosis (slitasje). I tillegg til kompresjon myelopati, reduserer redusert blodstrøm også nervecellene i ryggmargen. Sirkulasjonsforstyrrelser forekommer med vaskulære misdannelser eller vaskulære innsnevringer (stenoser). Akutt blodtap kan også føre til en underforsyning av ryggmargen (sjokk symptomer). Hvis disse årsakene er til stede, snakker vi om vaskulær myelopati. Du har sikkert hørt om strålingsskader. Faktisk kan strålebehandling skade ryggmargen. Hvis dette er tilfelle, snakker vi om stråling myelopati.
Ved myelopati utvikler symptomene seg sakte
Myelopati trekker oppmerksomheten mot seg selv gjennom forskjellige symptomer. De avhenger først og fremst av regionen til ryggmargsskaden. Symptomene utvikler seg vanligvis snikende. Med rene ryggmargskompresjoner, som vanligvis er smertefrie, kan år gå fra det første symptomet til diagnosen. De første tegnene kan være sensoriske forstyrrelser i hendene eller fotsålene, klønethet i hendene og usikkerhet når man går i mørket. For alle former for myelopati kan de skadede ryggmargsegmentene ikke lenger fungere riktig i nervesystemet, slik at nevrologiske underskudd oppstår.
Noen pasienter klager over smerter i nakken som stråler ut i armene eller nummenhet eller til og med tap av styrke i armene. Viktige tegn på myelopati er ikke så mye smerte, men nevrologiske lidelser. Det er også typisk for armene eller hendene å sovne mens du sover om natten. De første symptomene kan omfatte økende stivhet i nakken med smerter når du dreier hodet mot venstre og høyre. Hvis ryggmargen er skadet, kan symptomene også stråle ut i bena og føre til ustø gangart og tap av kontroll over blæren eller tarmen. Svekkelsen av finmotorikk i hendene kan øke, skrivingen blir kantet og 'skrapet', og ting kan falle ut av hånden. Det er også vanskeligere å knytte opp skjorter og bluser. Cervikal myelopati har en progressiv form. I begynnelsen av sykdommen er det milde motoriske (gangforstyrrelser) og følsomme funksjonsfeil i øvre og/eller nedre ekstremiteter. Ensidig kompresjon kan forårsake sensoriske forstyrrelser og økende motoriske underskudd (Brown-Séquard syndrom).
Myelopatier i thorax-ryggraden (thoracic myelopathies) viser typiske symptomer som ligner på de i livmorhalsområdet. Symptomene virker lumske og skyldes tap av funksjonen til de berørte ryggmargsområdene. Karakteristisk er stivhet i bena, svakhet i håndmuskulaturen, pustevansker, atrofi av arm- eller håndmuskulatur, følsomhetsforstyrrelser i hendene, ganglidelser, sensoriske lidelser, lammelse og blære- og tarmtømmingsforstyrrelser.
Vaskulær myelopati manifesterer seg i forskjellige funksjonsfeil, avhengig av det berørte fartøyet. Pasientene plager over svakhet, nummenhet, forstyrrelser i finmotorikk, tømming av blæren, balanse og seksuelle forstyrrelser samt stivhet i musklene. På et avansert stadium kan vevsatrofi og pustevansker oppstå.
Myelopati gjør diagnosen vanskelig for legen
I utgangspunktet må du si to ting om diagnostikk:
- En nøyaktig diagnose er en forutsetning for en passende terapi.
- Jo tidligere en diagnose kan stilles, jo raskere en sykdom oppdages, jo gunstigere er prognosen for full gjenoppretting. Det er fornuftig, og du har kanskje sett det selv. Motto: Raskt gjenkjent - raskt utestengt!
Myelopati gjør det derimot vanskelig for legen å diagnostisere - og det er en grunn: Det er ikke noe spesifikt tidlig varseltegn, med andre ord: Sykdomsprosessen i myelopati er ofte snikende og uspektakulær, slik at en diagnose ofte bare stilles når sykdommen er avansert. I tillegg til sykdommen som sådan, er det det som er snikende med myelopati.
Det er derfor det er spesielt viktig å gå to veier innen diagnostikk. To spor betyr samtale og klinisk undersøkelse. På den ene siden vil legen spørre deg om typen symptomer (dysfunksjon, smerte, blære eller endetarmsforstyrrelser). På den annen side, ifølge kjente tidligere sykdommer: Ankyloserende spondylitt, spondylartrose, osteoporose, herniert plate, arterielle sirkulasjonsforstyrrelser eller strålebehandling.
Dette blir fulgt av nevrologisk status med undersøkelse av gangmønsteret, testene for patologiske reflekser og for sensoriske lidelser (anestesi).
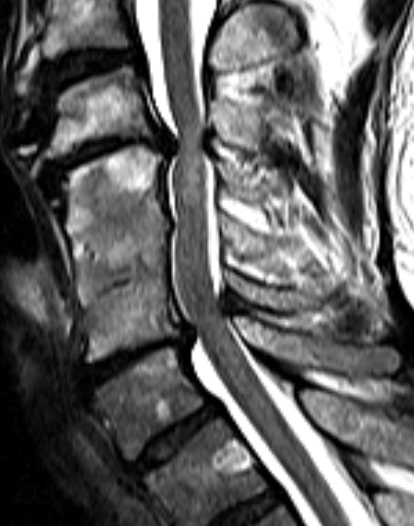
Bildediagnostikk som bild MR (magnetisk resonansbilder) blir deretter brukt. Konvensjonelle røntgenbilder kan vise benete endringer godt. Ytterligere funksjonelle opptak bør alltid gjøres for å fastslå eventuelle ustabiliteter som kan være til stede.
Bildebehandling av magnetisk resonans er den viktigste undersøkelsesmetoden for å bestemme myelopati. Myelopati kan sees tydelig i snittbildene av magnetisk resonanstomografi. Det er den valgte metoden for diagnostikk. På den ene siden kan du se strukturer som komprimerer ryggmargen, for eksempel en herniert plate eller svulster. På den annen side kan skadede ryggmargsregioner skille seg fra sunt nervevev i MR. De elektrofysiologiske målingene (for eksempel nerveledningshastighet, fremkalte potensialer osv.) Gir viktig informasjon om ryggmargsfunksjonen.
Vanligvis vil legen også bestille en blodprøve for å se etter betennelse i kroppen.
Det er forskjellige grader av myelopati - her er European Myelopathy Score. Se selv hvordan du har det:
European Myelopathy Score (EMS):
A. Funksjoner til det første motorneuronet (gangart) | Poeng |
Manglende evne til å gå, trenger hjelp | 1 |
På jevnt underlag kun med gåhjelp/støtte | 2 |
Kun å gå i trapper med ganghjelp/støtte | 3 |
Ujevn gangart, gangmønster virker klønete | 4 |
Iøynefallende gangart | 5 |
B. Funksjoner til det første motorneuronet og det afferente systemet | Poeng |
Overløpsboble, ingen kontroll | 1 |
Ufullstendig tømming og forstyrret frekvens | 2 |
Normal blære- og tarmfunksjon | 3 |
C. Funksjoner til det andre motorneuron | Poeng |
Håndskrift/spising med bestikk ikke mulig | 1 |
Håndskrift/spising begrenset med bestikk | 2 |
Håndskrift/knyting av snørebånd vanskelig | 3 |
Normal håndskrift/finmotorikk | 4 |
D. Funksjoner til de bakre ledningene (propriosepsjon og koordinering) | Poeng |
Påkledning/avkledning bare med hjelp | 1 |
Påkledning/avkledning klønete og sakte | 2 |
Påkledning/avkledning normalt | 3 |
E. Bakre røtter (segmentell radikulær parestesi/smerte) | Poeng |
Deaktivering av smerte | 1 |
Tålelig parestesi/smerte | 2 |
Ingen parestesi/smerte | 3 |
Total: Klassifisering etter antall poeng | |
Poeng | EMS-grad |
5-8 | Grad III |
9-12 | Grad II |
13-16 | Grad I |
17-18 | normal |
Se en spesialist lege hvis du har ryggsmerter
Det er alltid viktig å lytte til kroppen din. Så vær din egen indre lege. Hvis du tar denne oppgaven på alvor - og du bør tross alt, fordi helsen din står på spill, er det noen få ting du bør vite og gjøre. Dette inkluderer: Hvis du har hatt sterke ryggsmerter i visse områder i lang tid, eller til og med funksjonssvikt eller unormale opplevelser, må du straks søke lege. Dette bør være en ryggradspesialist, en nevrokirurg eller en ortoped.
I tilfelle en operasjon, bør du vite noe betryggende - og det er: En forbedring forekommer hos rundt 90 prosent av alle pasienter. Det er selvsagt mest tydelig når sykdommen blir gjenkjent med mildere symptomer og operert i god tid. Siden disse toppmoderne livmorhalsoperasjoner utføres mer skånsomt og raskt i dag, skjer mobilisering dagen etter operasjonen. Hodet støttes av et mykt slips i en til to uker.
Også betryggende: Sykdommen oppstår ikke igjen i operert og immobilisert høyde.
Selvfølgelig er det bedre enn noen terapi å forhindre sykdommen. Her er noen tips:
- Unngå ensidig belastning.
- Unngå permanent dårlig holdning.
- Få regelmessig mosjon.
- Styr ryggen og magemusklene.
- Få hjelp av en fysioterapeut for selv mindre plager.
- Unngå langvarig arbeid med en bøyd nakke, samt å fange telefonen mellom hode og skulder.
- Når du arbeider på skjermen, bør du se rett frem som mulig.
Avicenna Clinic Berlin hjelper deg gjerne
Avicenna Clinic har vært basert i Berlin siden 2001. Våre leger har minst 25 års internasjonal erfaring innen sine respektive felt (nevrokirurgi, ryggkirurgi, anestesi og ortopedi).
Hvis du ønsker å legge deg inn på klinikken vår med alvorlige ryggsmerter, en herniert plate eller mistanke om slike, bruk følgende kontakt: