Omur Kırığı Nedir?
İnsanın orta aksı omurgasıdır: Omurga önemli statik görevleri yerine getirir ve iç organları ve omuriliği korur ve hareket kabiliyeti sağlar. Sağlıklı insanlarda omurga yüksek bir stabiliteye sahiptir ve omur kırılması için çok şiddetli kuvvet uygulanması gerekir. Omurga toplamda yedi adet boyun, on iki adet göğüs, beş adet bel, beş adet birbirine bağlı sakral kemik ve dört ile beş adet arasında kuyruk sokumu omurundan oluşur. Karmaşık bir tendon ve kas aparatı ile birlikte omurga çok işlevsel, elastiki bir sistemdir ve birçok yükü karşılar.
Özünde çok sağlam olan omurların kırılması için dışarıdan aşırı bir travma etkisine maruz kalmalıdırlar (araba, bisiklet ve motosiklet kazaları, sığ suya balıklama atlama, düşme, spor, şiddet). Kırılma sadece dışarıdan alınan çok şiddetli kuvvet etkisiyle meydana gelir. Kas aparatı çok şiddetli darbeleri karşılayamaz. Düşme anında ise omurga tek taraflı frenlenir. Omur darbeye maruz kalır ve kırılır. Bir omur kırığı meydana gelir (Vertebra Fraktürü). Kırık spinöz çıkıntıda, omurda veya omur arkında meydana gelebilir.
Omur kırığı için şu sinonimler kullanılır: omur kırığı, omur gövde kırığı, kompresyon fraktürü, bükülme fraktürü, çökme fraktürü. 1994 yılında Avusturyalı cerrah ve omurga cerrahisinin öncülerinden olan Friedrich Paul Magerl (*21 Mayıs 1931, Steiermark) tarafından göğüs- ve bel omurgasındaki yaralanmaların değerlendirilmesi için bir sınıflandırma bulunmuştur, bu sınıflandırma günümüzde de değerlendirme için kullanılmaktadır.
Tip A: Kompresyon yaralanmaları. Bu esnada omur bastırılır. Bu özellikle omurun ön kısmında meydana gelir.
Tip B: Distraksiyon yaralanmaları. Omur dönme gücü ile çaprazlama kırılır. Bu tür yaralanmalar çoğunlukla omurun arka kısmında meydana gelirler.
Tip C: Rotasyon yaralanmaları. Bunlar dönme anında meydana gelirler. Bu yaralanmalarda uzunlamasına giden tendonlar ve çoğu zaman diskler de hasar görür.
Omur Kırıkları - En Sık Bel Omurgasında Görülür
Almanya’da yılda yaklaşık 250.000 omur kırığı (omur fraktürü) vakası meydana gelir, bunlar arasında omur gövde kırıkları da yer alır. Genç insanlarda çoğunlukla trafik veya spor kazaları buna yol açarken, daha yaşlı insanlarda omur kırıkları özellikle osteoporoz nedeniyle zayıflamış kemik yapılarından dolayı meydana gelir. Kaza sonucu kırıkların yüzde 20’sinde iki veya daha fazla omur hasar görür. Her ikinci hastada (%54,4) yan yaralanmalar görülür. Nörolojik hasar görme riski yaralanmanın şiddeti ile birlikte önemli ölçüde artar, buna göre hastaların yaklaşık yüzde 53’ünde Miyelopati bile görülür. Omur kırıkları en sık bel omurgasında veya göğüs omurgasında meydana gelirler.
Omur Kırığı Nedenleri
Travmatik omur kırıklarından söz ettiğimizde sıklıkla “kaza” veya “dikkatsizlik” sözcüklerini de birlikte kullanırız. Biri merdivenlerden düşmüştür. Biri bir darbeye maruz kalmıştır veya biri suyun sığ olduğunu bilmediği için suya balıklama atlamıştır. Biri beden eğitimi dersinde matın üzerinde talihsiz bir takla atmıştır veya biri yollar buz tuttuğunda veya sonbaharda ıslak yapraklar üzerinde kayıp düşmüştür. Bir kaza anında omur kırığının oluşması için yüzlerce olasılık vardır (buna kendiniz neden olun veya olmayın). Boyun omurgası ile göğüs omurgası, göğüs omurgası ile bel omurgası ve bel omurgası ile sakrum arasındaki geçiş noktaları özellikle hasar görme tehlikesi taşırlar.
Travma kırıkları dışında osteoporoz, kemik kanseri veya iskelet metastazları; spondilit (kemik iltihaplanmaları), kemik yumuşaması (osteomalazi) ve romatizma gibi patolojik kırıklar da meydana gelebilir. Bu durumlarda omur kırığı yaralanma olmadan oluşur.
Omur Kırığı - Belirtileri
Kırığın konumuna göre hasar gören omur gövdesi üzerinde ve komşu omurga bölgesinde ağrılar görülür. Daha büyük yaralanmalar kesinlikle çok şiddetli ağrı belirtileri ile birlikte görülür. Bir omur kırığı omuriliği sıkıştırdığında motor hareketlerde kayıplar veya duyu hassasiyeti bozuklukları meydana gelebilir.
Hastalar çoğu zaman omurga yaralanmalarından sonra – sıklıkla hareket kabiliyetinde kısıtlamalar ile birlikte - aniden ortaya çıkan sırt ağrıları hissederler. Hasar gören yapılara göre ayrıca duyu bozuklukları, örneğin karıncalanma veya uyuşma da görülebilir. Bunlar kollara ve bacaklara yansırlar. Boyun travmalarından sonra belirtiler bazı durumlarda günler sonra meydana gelirler.
Hastalar çoğu zaman omur kırığı komşu yapıları sıkıştırdığında doktora giderler. Bu durumlarda uzuvlarda felç veya duyu hassasiyeti bozuklukları gibi belirtiler görülür.
Omur Kırığı Tanısı - Hekim Kırığı Böyle Tespit Eder
Tanı koyma işleminde hasta-hekim görüşmesi – yani anamnez görüşmesi düzenlenir. Bunu bu kadar sık tekrarlamamızın ve vurgulamamızın nedeni, bu görüşmenin önemini içselleştirmenizi istediğimizdendir. Lütfen hekimin size vakit ayırdığından ve sizi dinlediğinden emin olun. Ayrıca siz de bu görüşmeye vakit ayırın! Uzman hekiminize düştüğünüz, kaza geçirdiğiniz veya başka potansiyel bir nedeni olabileceğini anlatın. Felç belirtileri, uyuşmalar veya idrar veya gayda tutma bozuklukları olup olmadığını kesinlikle söyleyin. Hekim size daha önce iskelet sistemine yönelik hastalıklar geçirip geçirmediğinizi soracaktır – lütfen net ve hekime yardımcı olacak cevaplar verin, böylece hekimin kesin tanı koyabilmesini sağlarsınız. Çünkü sadece kesin tanı koyulduğunda, hekim başarılı bir tedavi uygulayabilir ve size yardımcı olabilir.
Anamnez görüşmesinden sonra fiziksel ve nörolojik muayene düzenlenir. Hekim bu muayeneler sonucunda bir şüpheli tanı koyduktan sonra görsel tarama talep eder.
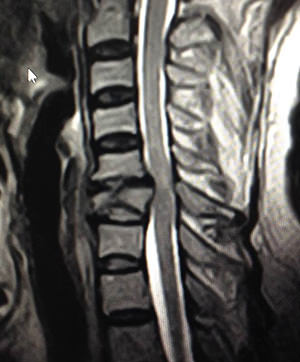
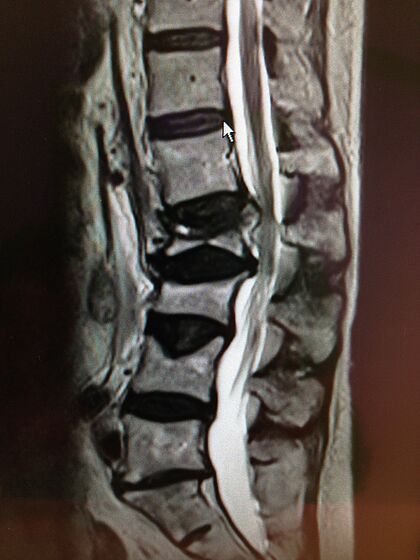
Röntgen çekimleri, bilgisayarlı tomografi (BT) ve/veya MR (manyetik rezonans tomografisi) yardımı ile hekim omur kırığını görüntüleyebilir ve net bir şekilde ne tür kırık olduğunu ve gerçekten hangi boyutta olduğunu tespit edebilir. Bu zeminde hekim ve hasta omur kırığının tedavisine karar verirler. Çoğu zaman kemik yoğunluğu ölçümü veya nöro-fizyolojik muayenelerin düzenlenmesi de gerekir.
Klinik muayene hekim yürümenin veya ayakta durmanın mümkün olup olmadığına bakar, yani hareket kontrolü düzenler. Nörolojik kayıpların olup olmadığını görmek için beyin sinirleri, duyu hassasiyeti ve motor hareket kabiliyeti kontrol edilir.
Tanı koyma işlemine dair şunları bilmenizde fayda var: Prensipte hekim ya stabil ya instabil omur kırıkları tanısı koyar. Stabil kırıklarda yumuşak dokular ve tendonlar zarar görmemiştir ve spinal kanal daralmamıştır. Güzel olanı omurga kırıklarının yüzde 85’i stabil kırıktır. Bunlar normal koşullarda ameliyatla müdahale edilmeden iyileşirler. İlgili omurga bölümlerinde farklı yönlerden etki eden kuvvet nedeniyle deformasyon oluştuğunda instabil kırıktan söz edilir. Bunlar arasında örneğin Distraksiyon yaralanmaları (tip B) ve rotasyon yaralanmaları (tip C) yer alır. İnstabil omur kırığı felce bile yol açabilir.
Omur Kırığının Tedavi Başarısı Birçok Faktöre Bağlıdır
Tedavi istirahate alınma ve fizyoterapiden stabilizasyon, omur protezi veya kifoplasti ve kafesleme – (yer tutucu) İmplant ameliyatlarına kadar geniş bir yelpazeye sahiptir.
Bir veya birden fazla omur gövdesindeki kırık şiddet derecesine göre tedaviye karar verilir. Omur gövdelerinin hafif zedelenmesi, yumuşak doku yaralanmaları ve düz, stabil kırıklar genelde ameliyat edilmezler. Yaralanmaya göre istirahate alma, masaj, fizyoterapi, ısı veya soğuk uygulamaları kapsayan konservatif tıp terapileri iyi iyileşme olasılığına sahiptir.
Bazı vakalarda omur gövdesi protezleri veya yukarıda belirtilen tedavi şekillerinin bir kombinasyonu uygulanması gerekir. Hangi metodun kullanılacağı ise yaralanmanın türüne (örn. stabil veya instabil kırık) ve hastanın yaşına bağlıdır.
Kaymış kırık kenarları veya parçalanmış kemikler eşliğindeki komplike omur kırıklarında farklı ameliyat yöntemleri vardır. Mikro cerrahi yardımıyla nöral (sinirsel-) yapıların üzerinden yükleri alırız. Bazı vakalarda stabilizasyon tedbirleri (spondilodez) uygulanır. Bu esnada ilgili omurga bölümünde blokaj (sabitleme, füzyon, plaka yerleştirme) uygularız. Burada başka tedavi yöntemleri de uygulanabilir.
Cerrahi tedavideki amaç omurgayı mümkün olduğunca kısa sürede, sinirlerin üzerinden hızlıca baskıyı almak için omurgayı düzeltmek ve stabilize etmektir.
İyileşme Öngörüsü - Omur Kırığından Sonra Ağrısız Bir Yaşam Sürebilirsiniz
Maalesef omur kırığından sonraki nekahet dönemine ilişkin kesin kurallar yoktur. Bunu böyle net söylememek de sorumsuzluk olur. Biraz şans ve – tabii ki – sırtı koruyacak davranış şekilleri tedaviden sonra ağrısız veya az ağrılı yaşayabilmek için önemlidir. Genel olarak şunlar söylenebilir: Omur kırığındaki nekahet süresi yaralanmanın şiddetine bağlıdır. Stabil omur kırıkları normal koşullarda birkaç hafta veya ay içerisinde daha fazla kaymadan, kemik sağlamlığına ulaşırlar. Yani nispeten hızlı iyileşir ve “ayağa kalkarsınız” ve ideal koşullarda devamında oluşan hasarlar olmadan yaşamaya devam edebilirsiniz.
İnstabil omur kırıklarından sonra nekahet dönemi yarım sene veya daha uzun sürebilir. Maalesef iyi bir iyileşme sürecine rağmen ağrılar ve hareket kısıtlamaları geriye kalabildiğini söylemek durumundayız. Bir omur kırığının iyileşme süresi her vakada farklıdır. İyileşme sürecine hastanın yaşı, yaralanma boyutu ve ardından uygulanan tedavi yöntemleri gibi çok faktör etki eder.
Bu nedenle şunu aklınızdan çıkartmayın: KENDİNİZE DİKKAT EDİN! Riskli sporlar yapanlar uygun koruyucu kıyafetler ve araç gereçler kullanmalıdırlar. Ne de olmasa motosiklete binmek, snowboard’la kaymak veya ata binmek omur kırıkları için yüksek risk barındırdıkları bir sır değildir. Motosiklete kesinlikle HİÇBİR ZAMAN uygun koruyucu kıyafetler ve araç gereçler olmadan binilmemelidir. Riskli sporlarda sırt koruyucularının kullanılması çoğu zaman kötü olayları önleyebilir.
Avicenna Klinik Size Yardım Etmekten Mutluluk Duyar
2001 yılından bu yana Avicenna Kliniği Berlin merkezde bulunmaktadır. Hekimlerimizin her biri kendi branşında (nöroloji cerrahisi, omurga cerrahisi, anestezi, ortopedi) en az 25 yıllık uluslararası tecrübeye sahiptirler.
Şiddetli sırt ağrıları çekiyorsanız, omurga fıtığınız varsa veya bundan şüpheleniyorsanız ve kliniğimize başvurmak istiyorsanız, aşağıda belirtilen iletişim kanallarını kullanınız: