Was ist ein Bandscheibenvorfall?
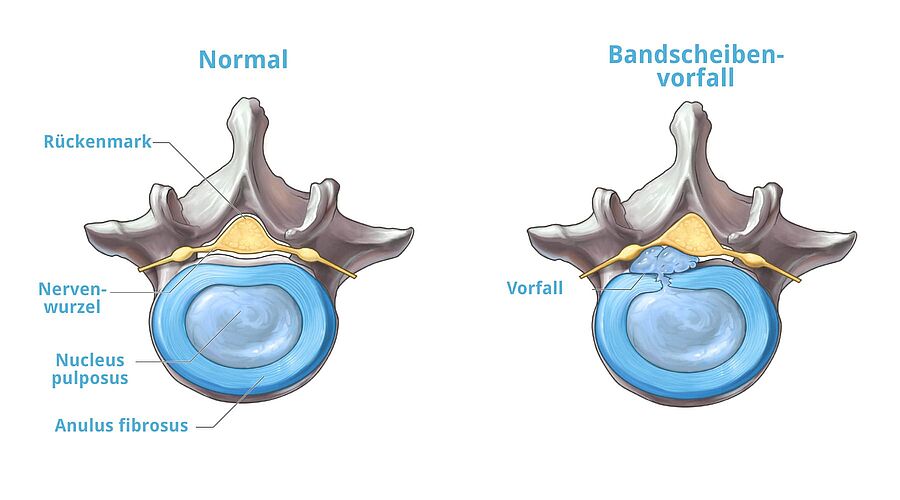
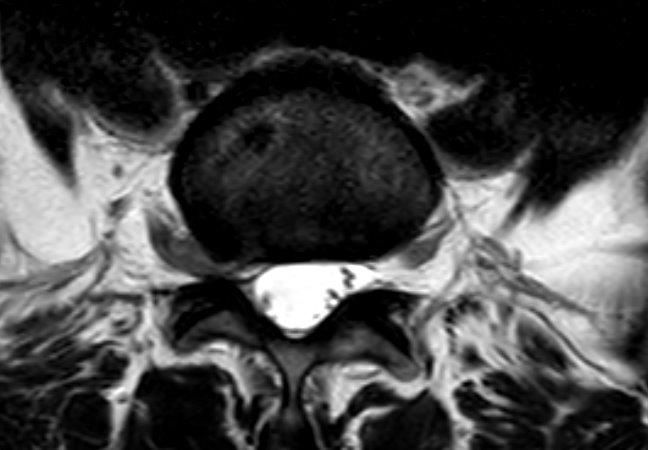
Bei einem Bandscheibenvorfall (auch als Prolaps oder Discusprolaps bezeichnet) drückt der innere Kern der Bandscheibe schmerzhaft nach außen in die Spinalnerven. Eine Bandscheibe ist nicht nur ein homogener “Stoßdämpfer” der Wirbelsäule, sondern besteht aus einem festen, äußeren Faserring. Im Inneren der Bandscheibe befindet sich ein weicher, gallertartiger Kern, der den Druck gleichmäßig verteilt und für Stabilität sorgt. Verschiebt sich dieser Gallertkern durch einen Riss des Faserrings, entstehen durch den Druck auf die Nervenfasern Schmerzen, Bewegungseinschränkungen und weitere Beschwerden.
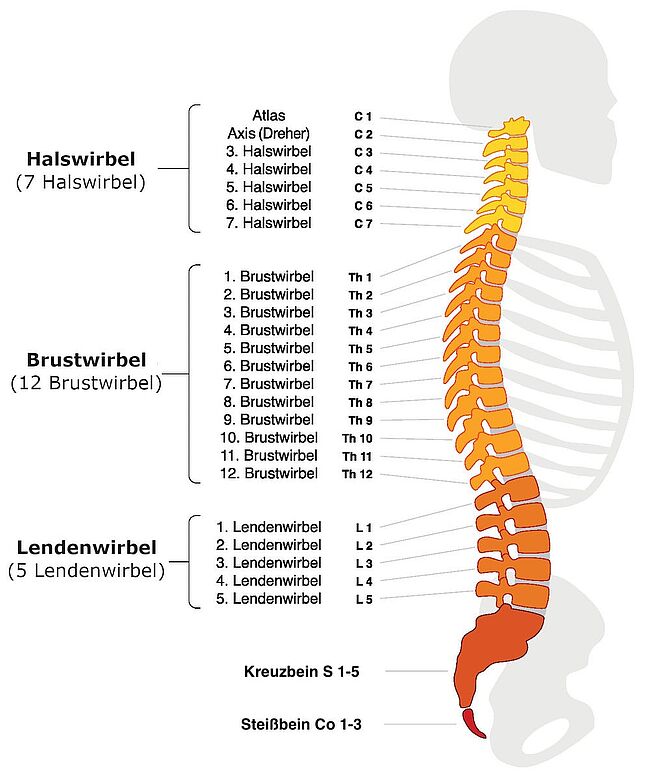
Die Wirbelsäule besteht aus sieben Halswirbeln, zwölf Brustwirbeln, fünf Lendenwirbeln sowie dem Kreuzbein und Steißbein. Dazwischen liegen 23 Bandscheiben. Ein Bandscheibenvorfall kann grundsätzlich in jedem Bereich der Wirbelsäule auftreten. Die meisten treffen jedoch die Lendenwirbelsäule.
Medizinisch werden diese Vorfälle auch lumbaler Bandscheibenvorfall oder Bandscheibenvorfall LWS genannt. Weniger häufig fallen Schäden in der Halswirbelsäule (HWS) an, noch seltener in der Brustwirbelsäule (BWS).
Häufigkeit und demographische Verteilung bei einem Bandscheibenvorfall
Das Robert Koch Institut stellte kürzlich in einer Studie fest, dass 61,3% der Deutschen in den letzten zwölf Monaten unter Rückenschmerzen litten. Natürlich ist nicht immer ein Bandscheibenvorfall der Auslöser, doch diese Zahl gibt bereits einen Einblick, wie verbreitet Wirbelsäulenerkrankungen in Deutschland sind.
Anzahl der Bandscheibenvorfälle in Deutschland
Experten schätzen, dass jedes Jahr in Deutschland rund 180.000 Mal die Diagnose Bandscheibenvorfall gestellt wird. Die Dunkelziffer wird dabei deutlich höher sein, da insbesondere bei jungen Menschen Vorfälle ohne Symptome vorliegen können.
Demographisch betrachtet, erleiden Menschen zwischen 35 und 55 Jahren am häufigsten einen Bandscheibenvorfall. Von einer gerechten Geschlechterverteilung kann bei einem Prolaps keine Rede sein: Frauen erleiden statistisch gesehen häufiger einen Bandscheibenvorfall als Männer. Die Wahrscheinlichkeit, dass Sie in Ihrer Lebenszeit einen schmerzhaften Bandscheibenvorfall entwickeln, liegt bei bis zu 5 %.
Wie entsteht ein Bandscheibenvorfall?
Die Wirbelsäule ist auf hohe Belastungen ausgerichtet und kann enormen Kräften standhalten. Beispielsweise kann die Lendenwirbelsäule theoretisch die Last eines mittelgroßen Pkws – also etwa 1,5 Tonnen – tragen. Doch durch dauerhaft falsche oder zu starke Belastungen und altersbedingtem Verschleiß nimmt der Faserring der Bandscheibe im Laufe der Zeit Schaden. Der Faserring (Anulus Fibrosus) verliert seine Elastizität und es kommt zu kleinen Einrissen. Dadurch kann ein Teil des Gallertkerns aus dem Ring austreten und in den Wirbelkanal gelangen.
Im Unterschied zur Vorwölbung der Bandscheibe (Protrusion) drückt bei einem Bandscheibenvorfall der vorgefallene Teil des Gallertkerns direkt auf die Nervenwurzel. Das verursacht Schmerzen, Bewegungseinschränkungen und teilweise Lähmungen. Kleinere Bandscheibenvorfälle bezeichnet man als Prolaps und größere bzw. ausgedehnte als Sequester.
Die häufigsten Ursachen für einen Bandscheibenvorfall
Die Frage nach dem “Warum” kommt schnell auf, wenn uns etwas Schmerzhaftes passiert. Bei einem Bandscheibenvorfall gibt es mehrere Faktoren, die als mögliche Ursachen in Betracht kommen.
Ein Bandscheibenvorfall ist oft das Ergebnis eines jahrelangen altersbedingten Verschleißes der Bandscheibe. Es ist kein Geheimnis, dass die Bandscheibe mit zunehmendem Alter ebenfalls altert. Dies wirkt sich negativ aus: Sie verliert an Elastizität und kann Wasser schlechter speichern. Dadurch steigt das Risiko eines Risses im Faserring der Bandscheibe und somit eines Bandscheibenvorfalls.
Neben dem altersbedingten Verschleiß gibt es weitere Ursachen, die das Auftreten eines Bandscheibenvorfalls begünstigen können:
Typische Ursachen für Bandscheibenvorfälle
Wenn Sie mehr über die einzelnen Ursachen erfahren möchten, empfehlen wir Ihnen unseren Artikel zu den Ursachen eines Bandscheibenvorfalls.
Die Symptome eines Bandscheibenvorfalls - wie äußert sich ein Prolaps?
Der Druck des Gallertkerns übt einen starken Reiz auf die Nervenwurzeln auf. Je nachdem, welcher Bereich der Wirbelsäule betroffen ist, führt das zu unterschiedlichen Symptomen.
Daher muss bei den Symptomen eines Bandscheibenvorfalls zwischen den verschiedenen Arten (HWS, BWS, LWS) unterschieden werden.
Die drei Arten von Bandscheibenvorfällen:
- Der Vorfall in der Lendenwirbelsäule, wobei Symptome meist durch Bandscheibenvorfälle zwischen dem vierten und fünften Lendenwirbel (L4/L5) oder zwischen dem fünften Lendenwirbel und dem ersten Steißbeinwirbel (L5/S1) entstehen
- Der Vorfall in der Halswirbelsäule
- Der Vorfall in der Brustwirbelsäule
Faustregel zu den Symptomen
Manchmal kündigt sich ein Bandscheibenvorfall bereits im Vorhinein an. Das heißt: Haben Sie länger als eine Woche Rückenschmerzen, die möglicherweise in Bein und Arm ausstrahlen, sollten Sie unbedingt einen Arzt aufsuchen. Wichtig: Holen Sie im Zweifel lieber zu früh als zu spät medizinischen Rat!
Symptome gehen bei den Patienten häufiger von der Lendenwirbelsäule (LWS) aus, weil das Körpergewicht sowie Alltagsbelastungen wie zu langes Sitzen oder schweres Tragen hier einen besonders starken Druck auf die Wirbel und die Bandscheiben ausüben. Typische LWS Bandscheibenvorfall Symptome sind:
- Stechende Schmerzen im unteren Rücken (mit Ausstrahlung ins Bein)
- Taubheitsgefühle bzw. Empfindungsstörungen (Ameisenlaufen, Kribbeln bis in die Füße)
- Bewegung verschlimmert Schmerzen
- Niesen und Husten verstärken den Schmerz
- Taubheit und Lähmungen in den Beinen und Füßen
- Störungen der Blasen- und Mastdarmfunktion mit Taubheitsgefühl im Anal- und Genitalbereich
Der Bandscheibenvorfall in der Halswirbelsäule (HWS) verursacht aufgrund seiner Lage andere Beschwerden:
- Nackenschmerzen, mit Ausstrahlung in die Schulterblätter und Arme
- Taubheitsgefühl in Armen und Fingern
- Kopfschmerzen & Konzentrationsstörungen
- Schwindel, Tinnitus, Störungen des Gleichgewichts, Sehstörungen
- Muskelschwäche und Lähmungen in den Armen weisen auf einen starken Bandscheibenvorfall hin
Der eher seltene Bandscheibenvorfall an der Brustwirbelsäule zeigt sich durch Rückenbeschwerden, die meist seitlich ausstrahlen. Die Beschwerden ähneln einer akuten Herzattacke, weshalb zunächst Diagnosen wie Herzinfarkt oder Koronare Herzkrankheit (KHK) ausgeschlossen werden müssen.
Eines haben alle Arten von Bandscheibenvorfällen gemeinsam:
- Verspannungen
- Kraftminderung
- Bewegungseinschränkungen
- Lähmungserscheinungen
- Schlafstörungen
Bei Lähmungserscheinungen oder Blasenentleerungsstörungen sollten Sie die Beschwerden sofort abklären und eine Therapie beginnen.
Diagnose Bandscheibenvorfall – wie kann man einen Bandscheibenvorfall nachweisen?
Die Diagnose eines Bandscheibenvorfalls beginnt bereits während des Arzt-Patienten-Gesprächs (Anamnese), in dem Sie Ihre Beschwerden im Detail schildern.
Fragen, die bei der Anamnese im Vordergrund stehen:
- Welche Beschwerden haben Sie? Wohin genau strahlen sie aus - ins Bein oder in den Arm?
- Seit wann bestehen die Beschwerden? Was hat die Beschwerden ausgelöst? Verstärken sich die Schmerzen, wenn Sie beispielsweise husten, niesen oder sich bewegen?
- Können Sie nachts schlafen? Haben Sie Probleme beim Wasserlassen oder beim Stuhlgang? Knicken Sie um? Stolpern Sie manchmal? Fallen Gegenstände aus der Hand? Haben Sie Kribbeln oder Taubheitsgefühl? Haben sich die Konzentration, Blasenfunktion oder das Sehvermögen geändert?
- Wurden bereits Therapien für die Bandscheibe bzw. zur Linderung der Rückenschmerzen oder Nackenschmerzen angewandt? Wenn ja, welche?
Nach dem Gespräch ist eine sorgfältige neurologische Untersuchung notwendig. Dazu überprüft der Arzt die Reflexe, die Sensibilität, die Beweglichkeit und eventuell die Nervenleitgeschwindigkeit. Je nachdem, ob und wohin die Schmerzen ausstrahlen, kann der Arzt Rückschlüsse daraus ziehen, auf welcher Höhe der Wirbelsäule ein Bandscheibenvorfall vorliegt. Bei dieser Untersuchung spielen die Dermatome eine wichtige Rolle. Dermatome sind Hautbereiche am Rücken, die einem bestimmten Rückenmarkssegment zugeteilt sind. Beispielsweise kann ein Bandscheibenvorfall an der Lendenwirbelsäule keine Beschwerden in den Armen verursachen. (Erfahren Sie mehr zu Dermatome bei der Diagnose eines Bandscheibenvorfalls).
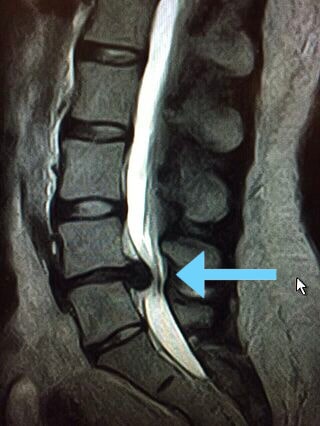
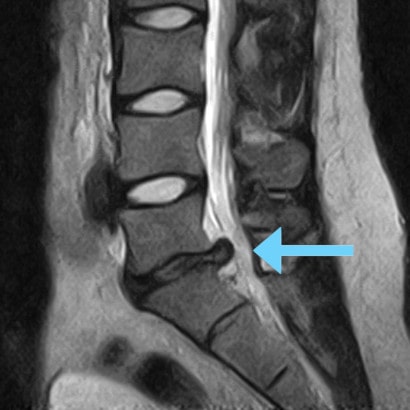
Bildgebende Verfahren wie ein MRT (Magnetresonanztomographie) oder CT (Computertomographie) ermöglichen es, den Bandscheibenvorfall eindeutig zu diagnostizieren.

Dr. Munther Sabarini zur Diagnose
„Berufliche und psychosoziale Umstände werden bei der Anamnese ebenfalls in Betracht gezogen. Eine Kernspintomographie (MRT) zeigt die konkreten Veränderungen: Bandscheibenvorfall, seine Größe und genaue Lokalisation, das Vorhandensein von Arthrose, Verschleiß, Instabilität und Veränderungen in den Neuralstrukturen (Myelopathie) und gibt uns weitere wichtige Informationen.“
Welche Behandlung ist geeignet, um die Beschwerden des Bandscheibenvorfalls zu lindern bzw. zu beenden?
Bei der Behandlung von Bandscheibenvorfällen wird zwischen konservativen und operativen Therapien unterschieden. Die Entscheidung zu treffen, welche Therapie bei einem Bandscheibenvorfall empfohlen wird, ist eine große Verantwortung. Diese Faktoren spielen dabei eine zentrale Rolle:
- Beschwerden: Schmerzen, Missempfindungen, Kraftminderung und/oder Blasenentleerungsstörungen.
- Erfolg der bisherigen Therapien und Dauer des Erfolges, Nebenwirkungen der verabreichten Medikamente.
- Allgemeinzustand des Patienten: schwere Herzerkrankung, Blutverdünnungsmittel?
- Neurologischer Befund: Liegen Sensibilitätsstörungen, Reflexabweichungen, motorische Ausfälle oder Atrophien vor?
- Ergebnisse der MRT: kleiner oder großer Vorfall, begleitet von Enge, Instabilität?
- Psychosoziale Faktoren, Beruf, Karriere, Versorgung.
Aufgrund dieser Faktoren werden die Vorteile und Nachteile verschiedener Therapiemöglichkeiten und Eingriffe genau erläutert. Erst dann kann eine klare Empfehlung über das beste Behandlungskonzept ausgesprochen werden.Es geht bei der Behandlung des Bandscheibenvorfalls nicht nur um Schmerzlinderung, sondern um die Beseitigung der Ursache. Denn das Ziel ist, weitere permanente irreversible Nervenschäden zu verhindern.
Bandscheibenvorfall Behandlung – konservativ und operativ
Die meisten Bandscheibenvorfälle müssen nicht operativ behandelt werden. Der Prolaps kann sich selbstständig wieder zurückziehen. Dabei unterstützen diese Therapieansätze:
- Schmerzlindernde Medikamente (auch Computertomographie (CT)- gesteuerte Spritzen (PRT), Infusionen
- Wärme- oder Kältebehandlungen
- Krankengymnastik
- Manuelle Therapie
- Osteopathie
- Elektrotherapie
- und viele mehr
Dazu gibt es minimalinvasive Verfahren, die Beschwerden des Bandscheibenvorfalls ohne Operation reduzieren. Bei minimalinvasiven Verfahren ist keine Vollnarkose nötig und es gibt weniger Risiken als bei größeren Operationen. In unserer Klinik wenden wir diese beiden Verfahren an:
- Perkutane Laser-Diskus-Dekompression (PLDD) bei kleineren Vorfällen – bei diesem Verfahren setzen wir einen Laser ein, der die Vorwölbung schrumpft
- Perkutane Nukleotomie (PN) – bei diesem Verfahren entfernen wir den Teil der Bandscheibe, der auf die Nervenbahnen drückt. Dabei kommt ein Endoskop mit einer hochauflösenden Kamera zum Einsatz
Wann muss der Bandscheibenvorfall operiert werden?
Mindestens einer der untenstehenden drei Faktoren sollte gegeben sein, bevor eine operative Behandlung bei einem erstmaligen Bandscheibenvorfall in Betracht gezogen wird.
Sollte Ihr Arzt eine Operation empfehlen, so gibt es verschiedene operative Möglichkeiten. Das Ziel einer Operation bei einem Bandscheibenvorfall ist es, die Neuralstrukturen direkt zu entlasten. Dafür ist es nötig, das ausgetretene Material der Bandscheibe zu entfernen. Früher musste dafür noch der Wirbelkanal geöffnet werden, was mit vielen Risiken verbunden ist. Heute ist dem nicht mehr so. Mittlerweile hat sich die Mikrochirurgie als Standard etabliert. Der große Vorteil ist, dass mit Spezialmikroskopen und Mikro-Instrumenten gearbeitet wird, wodurch nur ein minimaler Schnitt in der Haut notwendig ist.
Operative Verfahren zur Behandlung des Bandscheibenvorfalls
- Mikrochirurgie bei mittleren bis großen Bandscheibenvorfällen und bei begleitender Enge (Stenose).
- Gegen ein Bandscheibenvorfall-Rezidiv wird der Riss des Faserrings mit einer Spezialnahttechnik(Faserringverschluss) verschlossen.
- Vor allem in der Halswirbelsäule kann die Bandscheibe mit einer Bandscheibenprothese oder mit Cage (Bandscheibenplatzhalter) ersetzt werden.
Sollte ein operativer Eingriff nötig werden, besprechen wir genau, welche Bandscheibenoperation für Sie infrage kommt. In unserem Artikel zur Bandscheibenvorfall OP gehen wir genauer auf die verschiedenen Arten der operativen Entfernung von Bandscheibenvorfällen ein.
Komplikationen bei der Behandlung
Die operative Behandlung von Bandscheibenvorfällen gilt unter Experten als sehr risikoarm und aus unserer langjährigen Erfahrung können wir das bestätigen. Über 20.000 Patienten mit Wirbelsäulenerkrankungen haben wir bereits behandelt. Folgende unerwünschte Umstände und Komplikationen sind dabei durch die Therapie in der Avicenna Klinik entstanden.
Komplikation | Anzahl |
|---|---|
Thrombose | - |
Lungenembolie | - |
Verletzung von Organen | - |
Falsche Seite oder Etage | - |
MRSA | - |
Wundheilungsstörungen | 1 (0,005%) |
Nachblutungen (ohne Folgen) | 1 (0,005%) |
Anästhesie-Komplikationen | - |
In dieser Grafik sehen Sie auch die Komplikationen, die bei einer Bandscheiben-OP auftreten können, wie beispielsweise Nachblutungen oder Wundheilungsstörungen. Viele fürchten sich vor einer schwerwiegenden Verletzung des Rückenmarks mit einhergehender dauerhafter Lähmung. An dieser Stelle können wir beruhigen. Diese Komplikation tritt bei nicht einmal 0,2 % aller Operationen an der Bandscheibe ein, da nicht direkt am Rückenmark operiert wird.
Prognose und Prävention zu einem Bandscheibenvorfall
Es gibt keine Garantien dafür, wie Sie den Bandscheibenvorfall verhindern. Aber es gibt sinnvolle Maßnahmen, um den Rücken zu stärken und somit das Risiko für einen Bandscheibenvorfall zu verringern. Mit anderen Worten: Achten Sie auf ein Leben, welches Ihrem Rücken gerecht wird. Das Wichtigste, um einem Bandscheibenvorfall vorzubeugen, ist, dass Sie Ihre Rückenmuskulatur stärken und starke Belastungen vermeiden.
Wichtige Tipps, um einen Bandscheibenvorfall vorzubeugen:
- Achten Sie auf Ihr Körpergewicht. Übergewicht belastet den Rücken und die Wirbelkörper zusätzlich.
- Heben Sie schwere Gegenstände grundsätzlich nur aus hockender Position mit geradem Rücken.
- Bewegen Sie sich. Mit Gymnastik und Sport stärken Sie die Rückenmuskulatur und entlasten die Wirbelsäule. Schwimmen gehört beispielsweise zu den rückenfreundlichen Sportarten. Sie fahren lieber Fahrrad? Erhöhen Sie den Lenker, um Ihre Wirbelsäule zu entlasten.
- Achten Sie auf Ihre Matratze. Grundsätzlich gilt: Nach sieben Jahren ist eine Matratze durch. Schlafen Sie bestenfalls in Rückenlage, das ist die gesündeste Schlafposition für Ihre Wirbelsäule und Bandscheiben.
- Falls Sie einen Job haben, in dem Sie viel sitzen müssen, sollten Sie zweierlei tun. Achten Sie darauf, dass Sie auf einem ergonomischen Stuhl mit höhenverstellbaren Sitzflächen sitzen. Sitzen Sie nicht stundenlang. Stehen Sie immer mal auf, gehen ein paar Schritte, strecken Sie sich. Sie tun Ihren Bandscheiben damit einen großen Gefallen.
Wie sollten Sie sich nach einem Bandscheibenvorfall verhalten?
Früher galt, dass Bandscheiben Geplagte sich nicht bewegen sollten und im Bett bleiben müssen. Das gilt heute nur noch in seltenen Fällen.
Deshalb beginnt nach der Diagnose sofort eine Physiotherapie. Heute wissen wir, dass die Muskulatur gestärkt werden muss. Krankengymnastische Übungen entlasten die Wirbelsäule. Massagen, Aqua-Gymnastik und rückenschonende Sportarten sind hilfreich. So beugen Sie Rückenschmerzen und Nackenschmerzen vor und entlasten Ihre Bandscheiben.
Tabu sind natürlich Bewegungen, die den Rücken und die Bandscheiben belasten. Also sollten Sie nach der Bandscheibenoperationen bzw. dem operativen Eingriff an der Bandscheibe keine schweren Lasten heben oder tragen, nicht in gebückter Haltung putzen oder Sand schippen.
Bandscheibenvorfall behandeln in Berlin
Sie befürchten, dass Sie sich einen Bandscheibenvorfall zugezogen haben oder möchten weitere Therapieansätze für Ihren diagnostizierten Vorfall in Betracht ziehen? Unsere erfahrenen Ärzte nehmen sich gerne Zeit für eine ausführliche Diagnostik und professionelle Behandlung, damit Sie Ihren gewohnten Alltag wieder schmerzfrei aufnehmen können. Vereinbaren Sie jetzt mit einem Klick auf den blauen Button mit der Aufschrift “Termin anfragen” einen Termin und unser Team meldet sich innerhalb des nächsten Werktages bei Ihnen.
Häufig gestellte Fragen rund um den Bandscheibenvorfall
Rund um die Diagnose, Symptomatik und Therapie von Bandscheibenvorfällen tauchen viele Fragen auf, die wir unseren Patienten immer gerne beantworten. Die am häufigsten gestellten Fragen inklusive unserer Antworten, haben wir an dieser Stelle aufgeführt.
Wie erkenne ich, ob ich einen Bandscheibenvorfall habe?
Ein Bandscheibenvorfall macht sich insbesondere durch Schmerzen und neurologische Beeinträchtigungen bemerkbar. Je nach Schweregrad und Position des Bandscheibenvorfalls können ganz unterschiedliche Symptome auftreten: Von stechenden und brennenden Schmerzen, über Kribbel in Armen oder Beinen bis hin zu Lähmungserscheinungen und Taubheitsgefühle reicht die Bandbreite bei einem Diskusprolaps. Sollten entsprechende Symptome bei Ihnen auftreten, raten wir Ihnen dringend zum Besuch beim Arzt.
Kann ein Bandscheibenvorfall von selbst wieder verschwinden?
Ja, ein Bandscheibenvorfall kann in der Regel von alleine verheilen. Eine Operation ist längst nicht in jedem Fall notwendig. Stattdessen kann mittels konservativen Therapien die natürliche Heilung des Körpers unterstützt, die Beweglichkeit verbessert und die Schmerzen gelindert werden.
Kann man mehrere Bandscheibenvorfälle gleichzeitig haben?
Insbesondere im Bereich der Lendenwirbelsäule ist es möglich, dass mehrere Bandscheibenvorfälle zur gleichen Zeit bzw. kurz nacheinander auftreten. Durch den ersten Bandscheibenvorfall kommt es zu einer Instabilität der Wirbelsäule und dadurch zur stärkeren Belastung und Fehlstellungen der benachbarten Wirbel. In der Folge können weitere Bandscheibenvorfälle auftreten.
Was sollte man bei einem Bandscheibenvorfall nicht tun?
Ein Bandscheibenvorfall stellt eine große Belastung für den Körper dar: Die Beweglichkeit der Wirbelsäule wird stark eingeschränkt und die Schmerzen sind ein ständiger Begleiter im Alltag. Einige Bewegungen, Belastungen und Tätigkeiten sollten jetzt dringend gemieden werden. Das sollten Sie bei einem Bandscheibenvorfall nicht tun:
- Sportliche Aktivitäten, die im Zusammenhang mit Drehbewegungen stehen, wie zum Beispiel Golf, Skifahren, Tennis, Badminton oder Squash
- Sportarten mit Stoßbewegungen für die Wirbelsäule: Dazu gehören Ballsportarten, Laufen und Reiten.
- Krafttraining, bei dem Bauch oder Rücken durch Drehen oder Aufrollen gefordert werden (Situps, Crunches).
- Langes Sitzen sollte ebenfalls vermieden werden. Wechseln Sie häufiger die Position und Haltung.
Wo tut es bei einem Bandscheibenvorfall weh?
Wo genau die Schmerzen bei einem Bandscheibenvorfall auftreten, ist abhängig von der Position des Prolapses. Je nach Abschnitt der Wirbelsäule werden unterschiedliche Nerven eingeengt, die in verschiedenen Bereichen des Körpers verlaufen. Auf diese Weise strahlen die Schmerzen oder neurologischen Beeinträchtigungen bei einem Bandscheibenvorfall aus und lassen sich nicht auf eine Körperregion festlegen.
Informationen zum Artikel
Der Artikel wurde zuletzt am 01.09.2023 geprüft und aktualisiert.
Über den Autor
Dr. med. Munther Sabarini ist Direktor und Gründer der Avicenna Klinik. Der Facharzt der Neurochirurgie hat sich insbesondere auf die Behandlung von Wirbelsäulenerkrankungen spezialisiert. Dr. Munther Sabarini hat mehr als 30 Jahre Berufserfahrung. In dieser Zeit behandelte er über 30.000 Patienten.
Qualitätsrichtlinien für Inhalte der Avicenna Klinik
Alle Texte und Inhalte werden von medizinisch ausgebildeten, erfahrenen Experten auf diesem Fachgebiet verfasst. Erfahren Sie mehr über unsere Qualitätsrichtlinien für Inhalte.
Quellenangaben und weiterführende Literatur
Dt. Ges. f. Orthopädie und orthopäd. Chirurgie + BV d. Ärzte f. Orthopädie (Hrsg.): Leitlinien der Orthopädie. Dt. Ärzte-Verlag, 2. Auflage, Köln 2002.
Jürgen Krämer, Robert Krämer & Jörg Herdmann: Mikrochirurgie der Wirbelsäule. Georg Thieme Verlag KG, 6. Auflage, Stuttgart, 2005.
H.M. Mayer., F.C. Heider. Der lumbale Bandscheibenvorfall. Orthopädie und Unfallchirurgie, Georg Thieme Verlag KG, Stuttgart, 2016.
R. Krämer: Bandscheibenbedingte Erkrankungen. Georg Thieme Verlag KG, 6. Auflage, Stuttgart, 2013
H.S. Füeßl: Wie sich ein Bandscheibenvorfall ohne Operation zurückbildet. MMW-Fortschritte der Medizin, 158(12), Springer Medizin, 2016.
K. Schmieder: Der lumbale Bandscheibenvorfall – Spontanverlauf, Therapieoptionen und klinische Ergebnisse. Die Wirbelsäule, 3(02). Georg Thieme Verlag KG, Stuttgart, 2019
Robert Koch Institut: Prävalenz von Rücken- und Nackenschmerzen in Deutschland. Ergebnisse der Krankheitslast. Studie BURDEN 2020. Journal of Health Monitoring, S3/2021, Berlin, 2021.
Avicenna Klinik Berlin hilft Ihnen gern weiter
Seit dem Jahr 2001 hat die Avicenna Klinik ihren Sitz in Berlin. Unsere Ärzte haben auf ihrem jeweiligen Gebiet (Neurochirurgie, Wirbelsäulenchirurgie, Anästhesie, Orthopädie) jeder mindestens 25 Jahre internationale Erfahrung.
Falls Sie sich mit starken Rückenschmerzen, einem Bandscheibenvorfall oder dem Verdacht auf einen solchen in unserer Klinik vorstellen möchten, nutzen Sie folgenden Kontakt:
Telefon: +49 30 236 08 30
Fax: +49 30 236 08 33 11
E-Mail: info@avicenna-klinik.de