Was ist ein Bandscheibenvorfall in der Brustwirbelsäule (BWS)?
Im Bereich der Wirbelsäule kennen wir drei unterschiedliche Bandscheibenvorfälle.
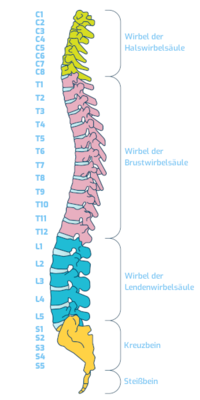
Da gibt es den Bandscheibenvorfall in der Lendenwirbelsäule (LBSV) - er ist der häufigste Vorfall. Dann kennen wir den Bandscheibenvorfall in der Halswirbelsäule. Der Bandscheibenvorfall in der Brustwirbelsäule ist mit ein bis zwei Prozent aller Bandscheibenvorfälle der, der am seltensten vorkommt. Betroffen sind dabei vorwiegend Menschen zwischen 40 und 60 Jahren, Männer werden etwas häufiger beobachtet als Frauen. Vorwiegend kommt es zum BWS-Bandscheibenvorfall im unteren Drittel der Brustwirbelsäule. Da dieser sogenannte thorakale Bandscheibenvorfall so selten ist, wird er tatsächlich oftmals übersehen oder falsch diagnostiziert. Die Seltenheit hat einen Grund: Aufgrund der fehlenden Flexibilität und der natürlichen Krümmung (Brustkyphose) der Brustwirbelsäule sind thorakale Bandscheibenvorfälle seltener als in anderen Regionen der Wirbelsäule.
Ansonsten wichtig zu wissen: Ihre Brustwirbelsäule ist der längste und unbeweglichste Teil der Wirbelsäule. Sie besteht aus 12 Brustwirbeln (Th1 bis Th 12) und 12 Rippenpaaren. Sie erstreckt sich von der Halswirbelsäule (HWS) bis hin zur Lendenwirbelsäule (LWS). Noch einmal zur Erinnerung, was überhaupt ein Bandscheibenvorfall ist: Bei einem Bandscheibenvorfall drückt der innere Kern der Bandscheibe schmerzhaft nach außen in die Spinalnerven. Eine Bandscheibe ist nicht nur ein homogener “Stoßdämpfer” der Wirbelsäule, sondern besteht aus einem festen, äußeren Faserring. Im Inneren der Bandscheibe befindet sich ein weicher, gallertartiger Kern, der den Druck gleichmäßig verteilt und für Stabilität sorgt. Verschiebt sich dieser Gallertkern durch einen Riss des Faserrings, entstehen durch den Druck auf die Nervenfasern Schmerzen, Bewegungseinschränkungen und weitere Beschwerden.
Ursachen für einen Bandscheibenvorfall in der Brustwirbelsäule
Es ist immer wieder die gleiche Frage, die sich Betroffene nach einem Bandscheibenvorfall stellen: Wie konnte das passieren? Ja, wie kann es passieren, dass es zu einem thorakalen Bandscheibenvorfall oder zur thorakale Diskushernie, wie ein Bandscheibenvorfall in der Brustwirbelsäule auch genannt wird, kommt?
Die Antworten sind genauso vielfältig wie die Ursachen. Ein Bandscheibenvorfall in der Brustwirbelsäule ist oft das Ergebnis eines jahrelangen altersbedingten Verschleißes der Bandscheibe. Es ist kein Geheimnis, dass die Bandscheibe mit zunehmendem Alter ebenfalls altert. Dies wirkt sich negativ aus: Sie verliert an Elastizität und kann Wasser schlechter speichern. Dadurch steigt das Risiko eines Risses im Faserring der Bandscheibe und somit eines Bandscheibenvorfalls.
Neben dem altersbedingten Verschleiß gibt es weitere Ursachen, die das Auftreten eines Bandscheibenvorfalls begünstigen können:
- Bewegungsmangel - ausgelöst durch langes Sitzen oder Stehen
- Überbeanspruchung ist eine häufig erkannte Ursache
- Gentechnisch bedingte Bindegewebsschwäche
- Verletzungen, oftmals ausgelöst durch einen Sturz
- Infektionen innerhalb der Bandscheibe
- Falsche Sitzhaltung
- Untrainierte Rückenmuskulatur
- Übergewicht und falsche Ernährung
- Falsches Heben
- Rauchen
Aufbau der Brustwirbelsäule (BWS)
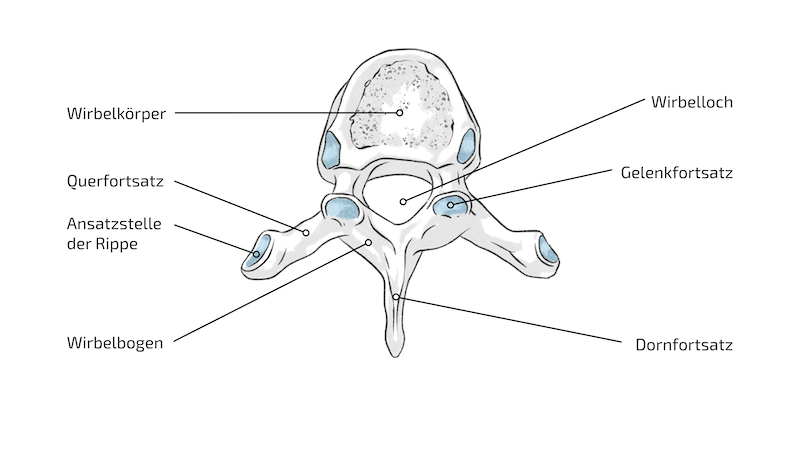
Der Bereich der Wirbelsäule zwischen der Halswirbelsäule (HWS) und der Lendenwirbelsäule (LWS) wird als Brustwirbelsäule (BWS) bezeichnet. Sie besteht aus zwölf Wirbeln und ihren Gelenken sowie aus den zwischen den Brustwirbeln liegenden Bandscheiben.
Auf einem ärztlichen Befund lesen Sie Formulierungen wie T1, C3 oder L4. Das sind die genauen Bezeichnungen der jeweiligen Wirbel. T1 ist der erste, oberste Brustwirbel. Danach folgen Brustwirbel 2 (T2), danach T3, T4 und so weiter. Wenn Sie die Bezeichnung T4/T5 sehen, ist es die Bezeichnung, dass die Bandscheibe zwischen dem 4. und 5. Brustwirbel vom Vorfall betroffen ist.
Jeder der zwölf Wirbel besteht wiederum aus fünf knöchernen Teilen. Das sind ein Wirbelkörper, ein Dornfortsatz, zwei Querfortsätze (die Ansatzstelle der Rippen) und ein Wirbelbogen.
Diese Symptome können auf einen Bandscheibenvorfall in der Brustwirbelsäule hinweisen
Die Bandbreite der Symptome ist sehr ausgeprägt. Die Faustregel lautet: Sie spüren eine Druckempfindlichkeit im Bereich der Brustwirbelsäule oder einen dumpfen Rückenschmerz zwischen den Schulterblättern. Oftmals strahlen Schmerzen von hier gürtelförmig auf den gesamten Brustkorb.
Grundsätzlich gilt:
Die folgenden Symptome, die wir Ihnen nun schildern, müssen in jedem Fall differentialdiagnostisch abgeklärt werden. Denn die Hinweise auf ernsthafte gesundheitliche Probleme in der BWS müssen nicht unbedingt von der Wirbelsäule kommen, sondern sie können auch verursacht werden, wenn Störungen an Organen (beispielsweise Herz, Magen, Zwerchfell) vorliegen. Es kann sich hinter Symptomen tatsächlich ein Herzinfarkt ‚verstecken‘.
Die Symptome richten sich nach der Schwere des Vorfalls, und mitentscheidend ist auch, in welchem Bereich der Brustwirbelsäule der Bandscheibenvorfall stattgefunden hat. Hier nun Symptome eines Bandscheibenvorfalls in der Brustwirbelsäule (BWS), die Sie in jedem Fall zu Ihren Arzt führen sollten:
- Schmerzen, die bis in den Bauchraum und in Schultern und Arme, Hände und Beine ausstrahlen können. Diese Schmerzen treten plötzlich auf, sind ziehend oder stechend, besonders spürbar zwischen den Schulterblättern.
- Sie spüren Schmerzen, die sich beim Niesen und/oder Husten verstärken.
- Sie bemerken Empfindungsstörungen - beispielsweise Kribbeln, Taubheitsgefühle in den Armen, Händen und/oder Beinen.
- Ausfallerscheinungen - beispielsweise können Sie den Fuß nicht mehr anheben.
- Sie haben Schmerzen und/oder Schwierigkeiten beim Atmen, und Sie spüren ein Gefühl der Enge in der Brust.
- Sie haben Probleme beim Wasserlassen, bemerken eine Darmfunktionsstörung.
Diagnose Bandscheibenvorfall in der Brustwirbelsäule – wie kann man einen Bandscheibenvorfall nachweisen?
Die Diagnose eines Bandscheibenvorfalls beginnt bereits während des Arzt-Patienten-Gesprächs (Anamnese), in dem Sie Ihre Beschwerden im Detail schildern.
Fragen, die bei der Anamnese im Vordergrund stehen:
- Welche Beschwerden haben Sie? Wohin genau strahlen sie aus - ins Bein oder in den Arm?
- Seit wann bestehen die Beschwerden? Was hat die Beschwerden ausgelöst? Verstärken sich die Schmerzen, wenn Sie beispielsweise husten, niesen oder sich bewegen?
- Können Sie nachts schlafen? Haben Sie Probleme beim Wasserlassen oder beim Stuhlgang? Knicken Sie um? Stolpern Sie manchmal? Haben Sie Kribbeln oder Taubheitsgefühl?
- Wurden bereits Therapien für die Bandscheibe bzw. zur Linderung der Schmerzen angewandt? Wenn ja, welche?
Nach dem Gespräch ist eine sorgfältige neurologische Untersuchung notwendig. Dazu überprüft der Arzt die Reflexe, die Sensibilität, die Beweglichkeit und eventuell die Nervenleitgeschwindigkeit. Je nachdem, ob und wohin die Schmerzen ausstrahlen, kann der Arzt Rückschlüsse daraus ziehen, auf welcher Höhe der Brustwirbelsäule ein Bandscheibenvorfall vorliegt.
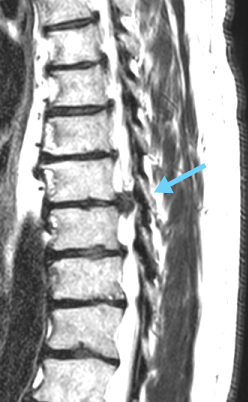
Bildgebende Verfahren wie ein MRT (Magnetresonanztomographie) oder CT (Computertomographie) ermöglichen es, den Bandscheibenvorfall eindeutig zu diagnostizieren.
Bildgebende Verfahren
Die wichtigsten bildgebenden Verfahren sind das klassische Röntgenbild, die Kernspintomographie (MRT) oder ein Computertomogramm (CT). Das Röntgenbild gibt Aufschluss darüber, ob sich Wirbelkörper gegeneinander verschoben haben, wie die Wirbelstruktur ist und wie groß der Abstand zwischen den einzelnen Wirbeln ist. In der Avicenna Klinik sind wir in der besonderen Situation, dass wir unseren Patienten das sogenannte offene MRT anbieten können. Es ermöglicht sogar Betroffenen, die in herkömmlichen MRTs eine Klaustrophobie entwickeln, die Untersuchung entspannt durchführen zu lassen. Gleichzeitig eignet es sich für Betroffene mit bis zu 250 Kilogramm Körpergewicht.
Was uns das MRT sagt? Es hilft, den Bandscheibenvorfall von anderen Erkrankungen abzugrenzen, die ähnliche Beschwerden verursachen. Mit dem MRT erkennen wir den exakten Ort des Bandscheibenvorfalls in der Brustwirbelsäule. Eine Kernspintomographie (MRT) zeigt die konkreten Veränderungen: Bandscheibenvorfall, seine Größe und genaue Lokalisation, das Vorhandensein von Arthrose, Verschleiß, Instabilität und Veränderungen in den Neuralstrukturen (Myelopathie) und gibt uns weitere wichtige Informationen.
Dr. Munther Sabarini: „Wir gucken quasi im wahrsten Sinne des Wortes in den Körper hinein!“

Welche Behandlung ist geeignet, um die Beschwerden des Bandscheibenvorfalls zu lindern bzw. zu beenden?
Bei der Behandlung von Bandscheibenvorfällen wird zwischen konservative und operativen Therapien unterschieden. Die Entscheidung zu treffen, welche Therapie bei einem Bandscheibenvorfall empfohlen wird, ist eine große Verantwortung. Diese Faktoren spielen dabei eine zentrale Rolle:
- Beschwerden: Schmerzen, Missempfindungen, Kraftminderung und/oder Blasenentleerungsstörungen.
- Erfolg der bisherigen Therapien und Dauer des Erfolges, Nebenwirkungen der verabreichten Medikamente.
- Allgemeinzustand des Patienten: schwere Herzerkrankung, Blutverdünnungsmittel?
- Neurologischer Befund: Liegen Sensibilitätsstörungen, Reflexabweichungen, motorische Ausfälle oder Atrophien vor?
- Ergebnisse der MRT: kleiner oder großer Vorfall, begleitet von Enge, Instabilität?
- Psychosoziale Faktoren, Beruf, Karriere, Versorgung.
Bandscheibenvorfall Behandlung – konservativ und operativ
Zunächst muss man wissen, dass der Spinalkanal in BWS-Bereich folgende Besonderheiten hat: hier läuft das Rückenmark, was im HWS begonnen hat. Schon ein leichter Druck könnte durch die Myelopathie außer Schmerzen erhebliche Beinschwäche, Taubheitsgefühle in den Beinen und in den Genitalien und Blasen- und Mastdarmstörungen bzw. partielle Querschnittslähmung verursachen. Normalerweise endet das Rückenmark im Bereich LWS 1. Also hier fehlt die Flexibilität der Strukturen. Durch die Rippen ist der Spinalkanal schwerer zu erreichen (Bei HWS oft von ventral, im LWS oft von dorsal). Deshalb gibt es bei BWS-Bandscheibenvorfällen laterale bzw. trans-thorakale Zugänge (s. unten).
Kleine Bandscheibenprotrusionen müssen nicht operativ behandelt werden. Dabei unterstützen diese Therapieansätze:
- Schmerzlindernde Medikamente (auch Computertomographie (CT)- gesteuerte Spritzen (PRT), Infusionen, Wärme- oder Kältebehandlungen
- Minimalinvasive Verfahren, wie PLDD oder PN finden hier auf Grund der anatomischen Gegebenheiten keine Anwendungsmöglichkeit
Wann muss der Bandscheibenvorfall an der Brustwirbelsäule operiert werden?
Wenn durch die Nervenkompressionen neurologische Störungen entstanden sind, ist die OP die alternativlose Therapie. Oftmals kommt es bei diesen Vorfällen zu einer sogenannten Myelopathie, also zu einer Schädigung des Rückenmarks. Das ist grundsätzlich schon mal keine gute Nachricht - nun gilt es, das Voranschreiten der Rückenmarksschädigung zu stoppen. Im schlimmsten Fall müssen Sie ohne OP mit einer Querschnittlähmung rechnen. Eine OP verhilft Ihnen in jedem Fall zu einer neurologischen Besserung. Gefahr erkannt - Gefahr gebannt.
Sollte Ihr Arzt eine Bandscheibenvorfalloperation empfehlen, so gibt es verschiedene operative Möglichkeiten. Das Ziel einer Operation bei einem Bandscheibenvorfall ist es, die Neuralstrukturen direkt zu entlasten. Dafür ist es nötig, das ausgetretene Material der Bandscheibe zu entfernen. Mittlerweile hat sich die Mikrochirurgie als Standard etabliert. Der große Vorteil ist, dass mit Spezialmikroskopen und Mikro-Instrumenten gearbeitet wird, wodurch nur ein minimaler Schnitt in der Haut notwendig ist. Die Eingriffe hier werden von dorsal durchgeführt werden, aber nicht selten über einen lateralen Zugang (Kosto-transversektomie), mit Entfernung der letzten Rippenteils und des Querfortsatz und noch seltener über den s. g. trans-thorakalen Zugang mit Eröffnung des Thoraxes.
Bandscheibenvorfall in der Brustwirbelsäule behandeln in Berlin
Sie leiden an Rückenschmerzen und möchten eine ausführliche Diagnostik? Oder haben Sie bereits einen diagnostizierten und sind auf der Suche nach weiteren Therapieoptionen, die Ihre Beschwerden lindern? Unsere erfahrenen Ärzte nehmen sich gerne Zeit für eine ausführliche Diagnostik und professionelle Behandlung, damit Sie Ihren gewohnten Alltag bald wieder schmerzfrei aufnehmen können. Vereinbaren Sie jetzt mit einem Klick auf den blauen Button mit der Aufschrift “Termin anfragen” einen Termin und unser Team meldet sich innerhalb des nächsten Werktages bei Ihnen.
Prognose und Prävention zu einem Bandscheibenvorfall in der Brustwirbelsäule
Ist der Bandscheibenvorfall entfernt und zwar rechtzeitig dann haben Sie gute Chancen, dass die Beschwerden schnell abklingeln. Die Kraft und Kontrolle über die Blase könnte Tagen bis Wochen dauern bis alles wieder in Ordnung ist.
Vorbeugen: Das Wichtigste, um einem Bandscheibenvorfall vorzubeugen, ist, dass Sie Ihre Rückenmuskulatur stärken und starke Belastungen vermeiden.
Wichtige Tipps, um einen Bandscheibenvorfall vorzubeugen:
- Achten Sie auf Ihr Körpergewicht. Übergewicht belastet den Rücken und die Wirbelkörper zusätzlich.
- Heben Sie schwere Gegenstände grundsätzlich nur aus hockender Position mit geradem Rücken.
- Bewegen Sie sich. Mit Gymnastik und Sport stärken Sie die Rückenmuskulatur und entlasten die Wirbelsäule. Schwimmen gehört beispielsweise zu den rückenfreundlichen Sportarten. Sie fahren lieber Fahrrad? Erhöhen Sie den Lenker, um Ihre Wirbelsäule zu entlasten.
- Falls Sie einen Job haben, in dem Sie viel sitzen müssen, sollten Sie zweierlei tun. Achten Sie darauf, dass Sie auf einem ergonomischen Stuhl mit höhenverstellbaren Sitzflächen sitzen. Sitzen Sie nicht stundenlang. Stehen Sie immer mal auf, gehen ein paar Schritte, strecken Sie sich. Sie tun Ihren Bandscheiben damit einen großen Gefallen.
Informationen zum Artikel
Der Artikel wurde zuletzt am 07.02.2024 geprüft und aktualisiert.
Über den Autor
Dr. med. Munther Sabarini ist Direktor und Gründer der Avicenna Klinik. Der Facharzt der Neurochirurgie hat sich insbesondere auf die Behandlung von Wirbelsäulenerkrankungen spezialisiert. Dr. Munther Sabarini hat mehr als 30 Jahre Berufserfahrung. In dieser Zeit behandelte er über 30.000 Patienten.
Qualitätsrichtlinien für Inhalte der Avicenna Klinik
Alle Texte und Inhalte werden von medizinisch ausgebildeten, erfahrenen Experten auf diesem Fachgebiet verfasst. Erfahren Sie mehr über unsere Qualitätsrichtlinien für Inhalte.
Avicenna Klinik Berlin hilft Ihnen gern weiter
Seit dem Jahr 2001 hat die Avicenna Klinik ihren Sitz in Berlin. Unsere Ärzte haben auf ihrem jeweiligen Gebiet (Neurochirurgie, Wirbelsäulenchirurgie, Anästhesie, Orthopädie) jeder mindestens 25 Jahre internationale Erfahrung.
Falls Sie sich mit starken Rückenschmerzen, einem Bandscheibenvorfall oder dem Verdacht auf einen solchen in unserer Klinik vorstellen möchten, nutzen Sie folgenden Kontakt:
Telefon: +49 30 236 08 30
Fax: +49 30 236 08 33 11
E-Mail: info@avicenna-klinik.de